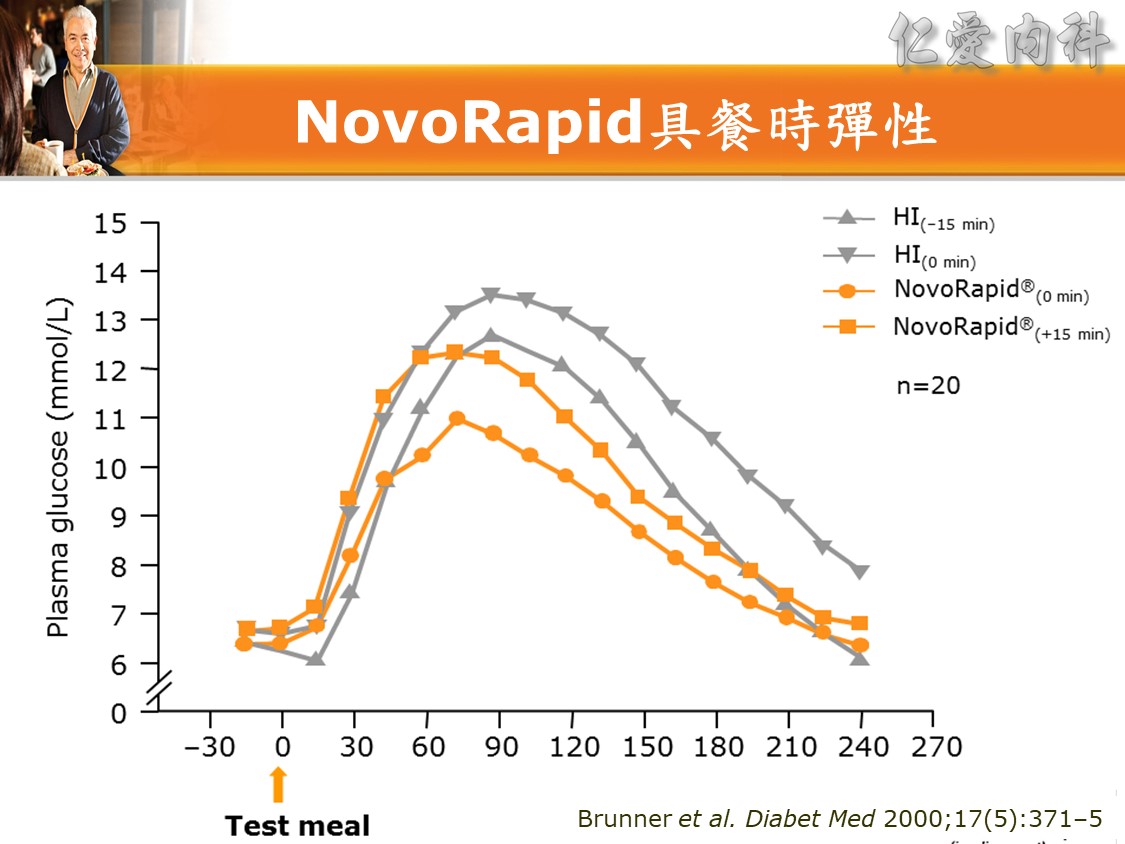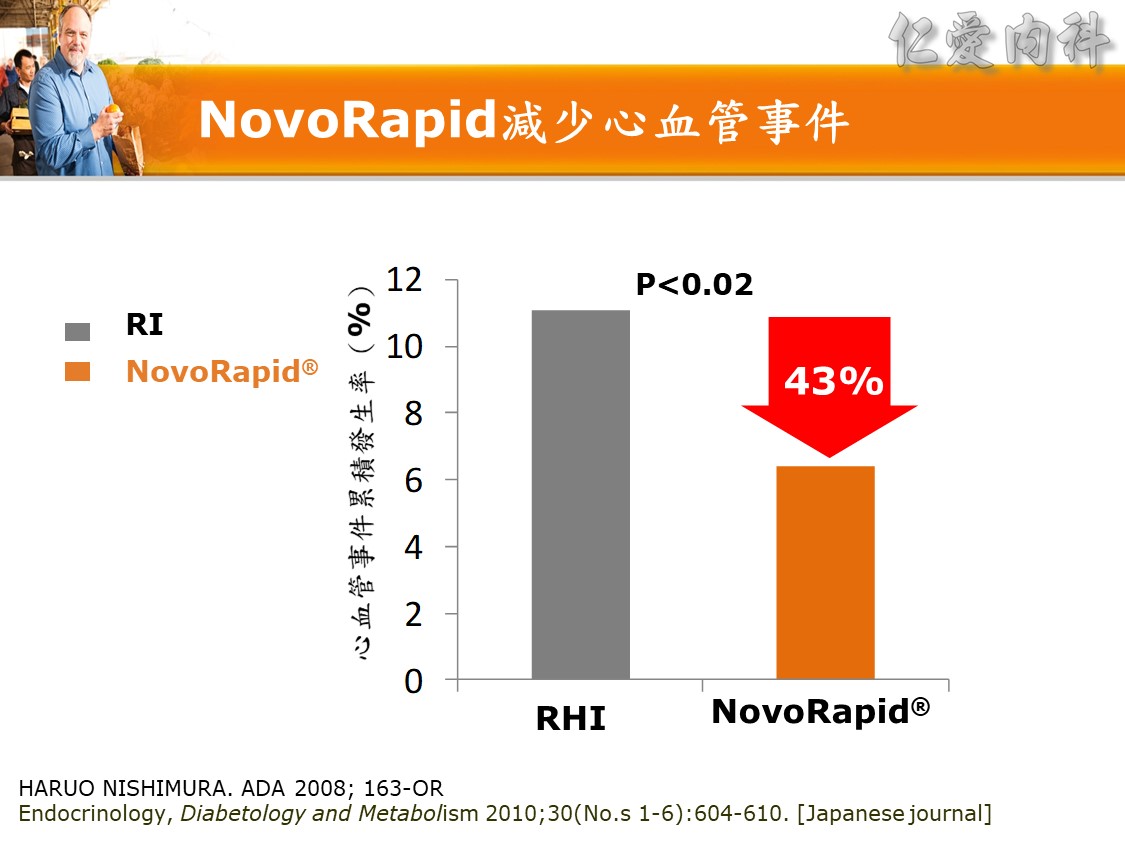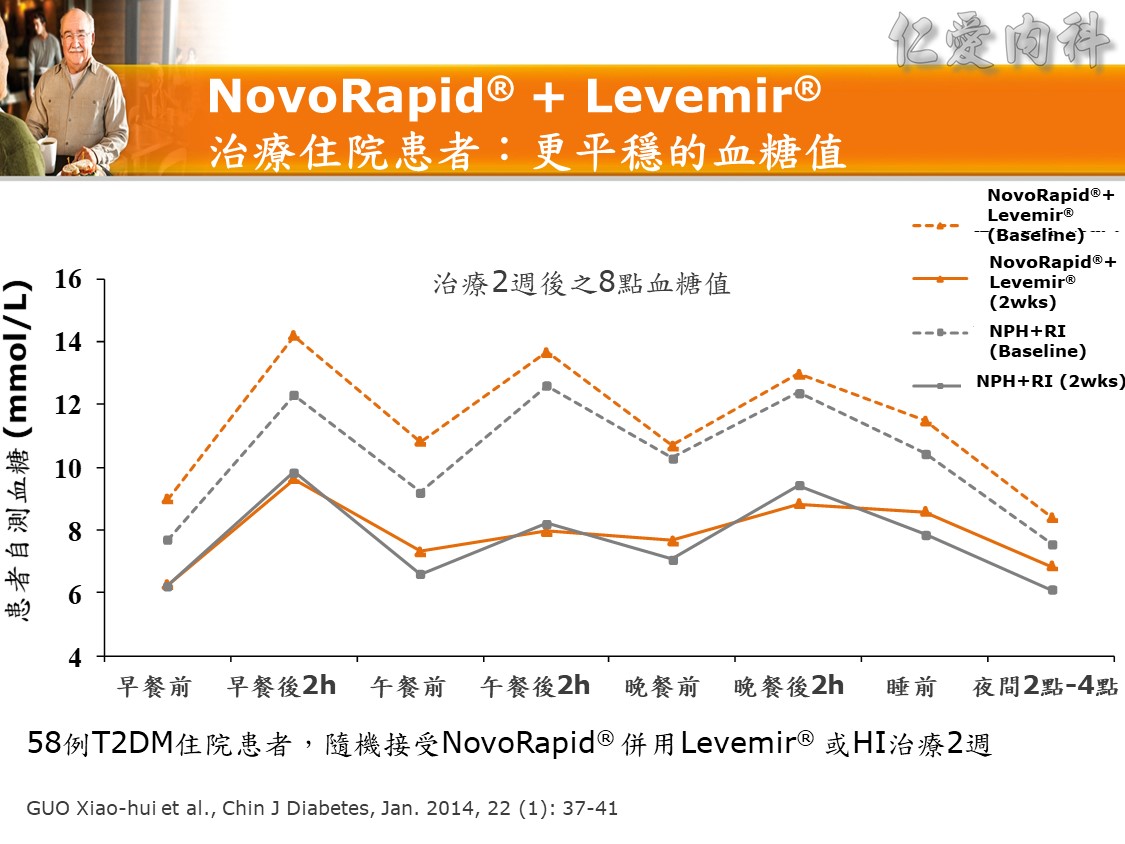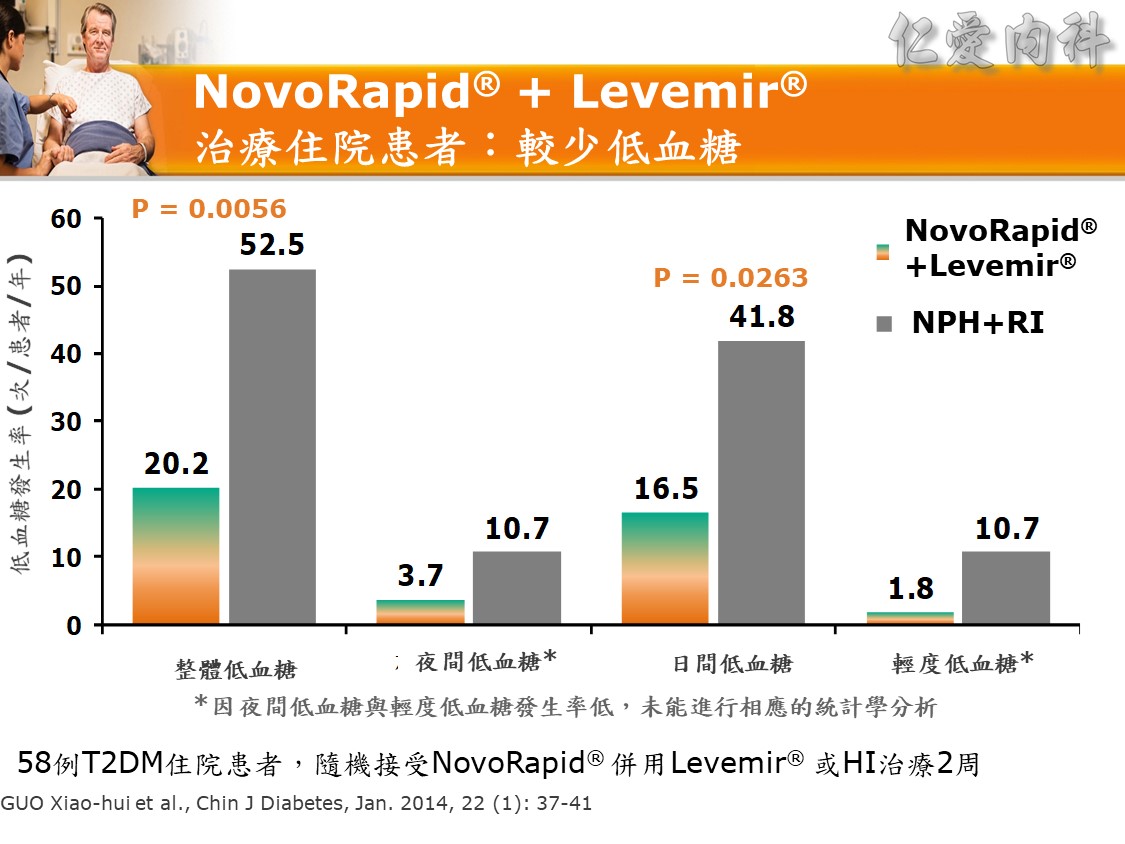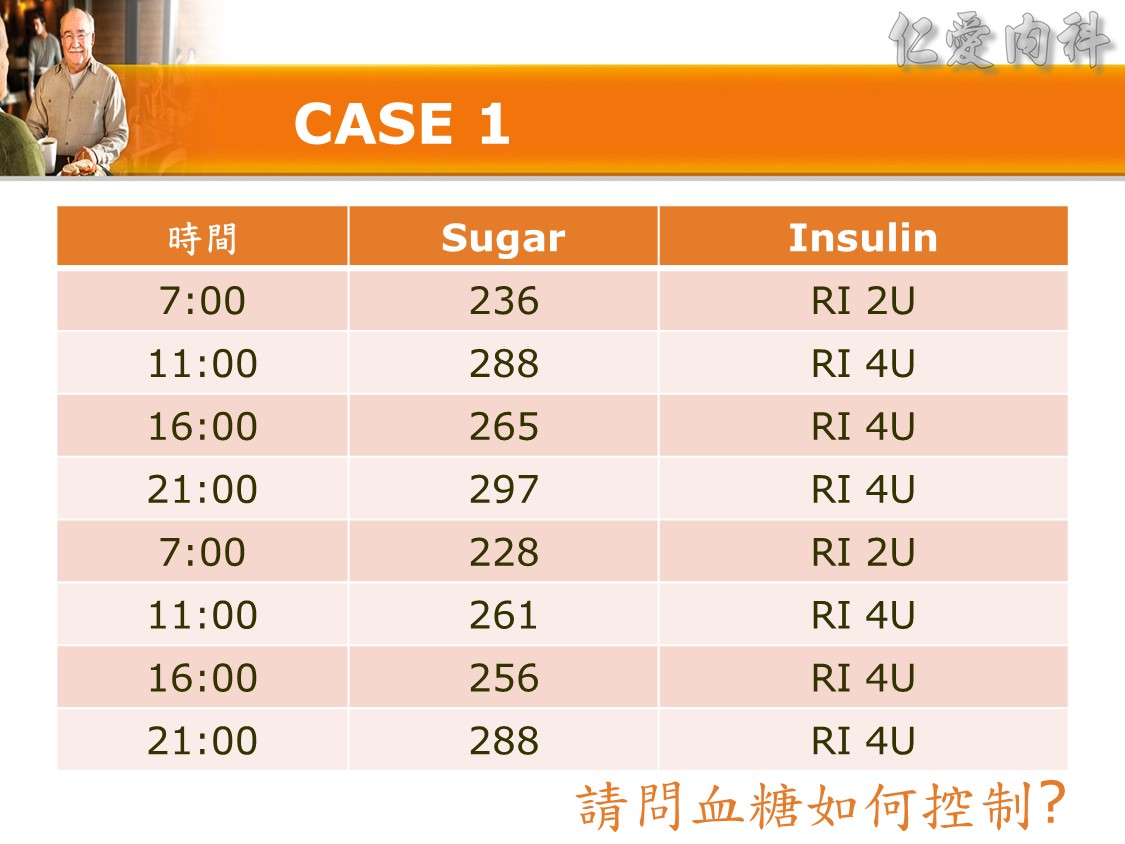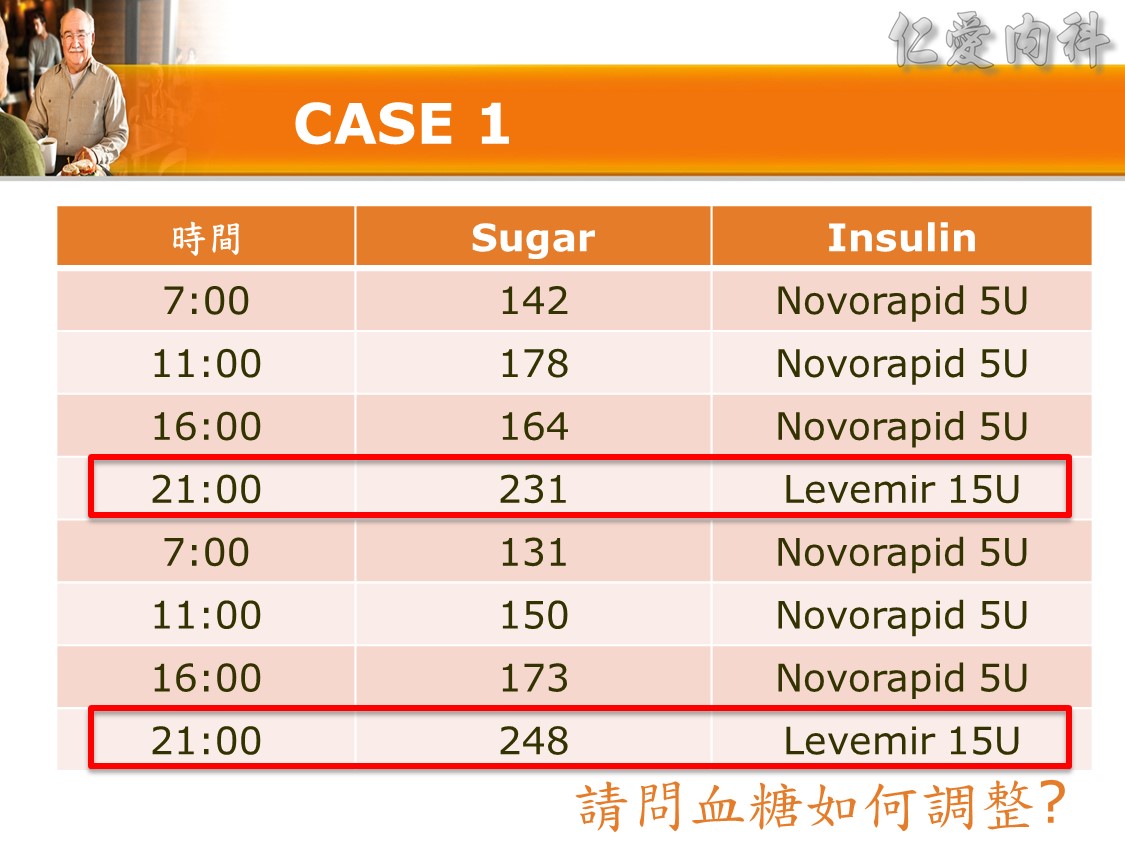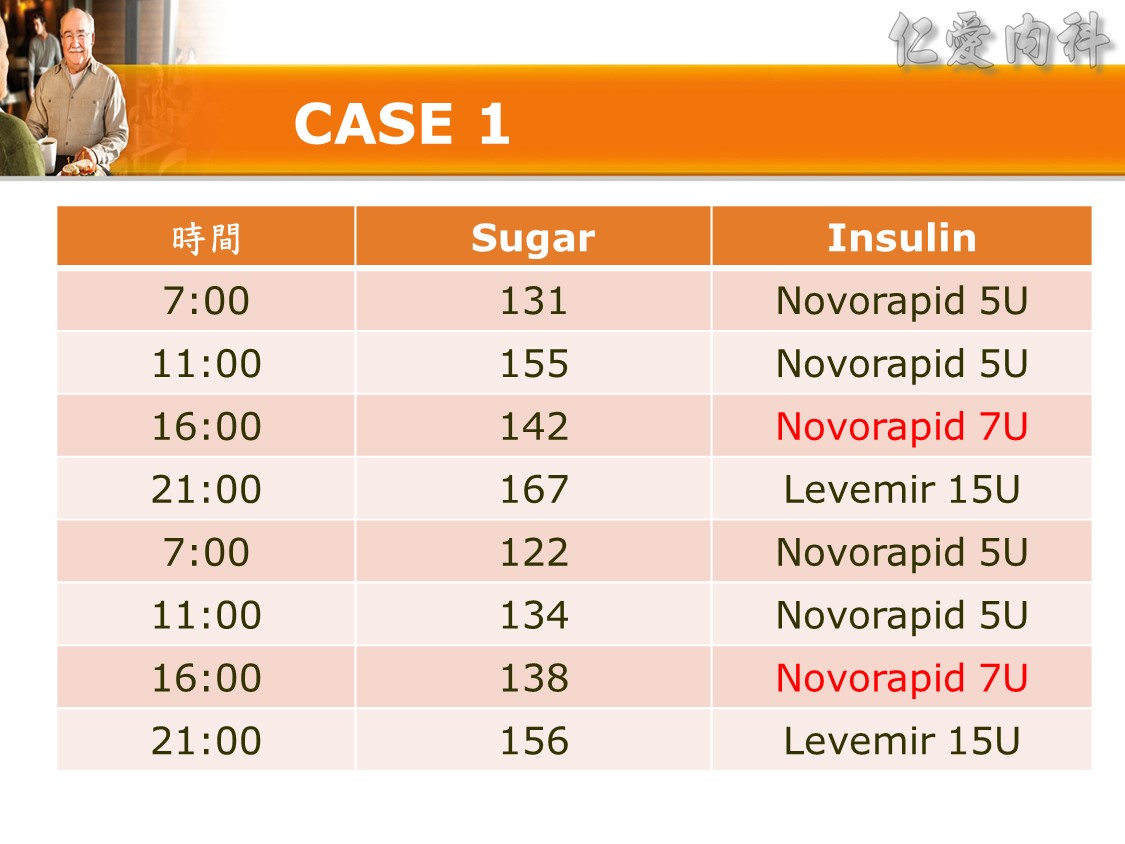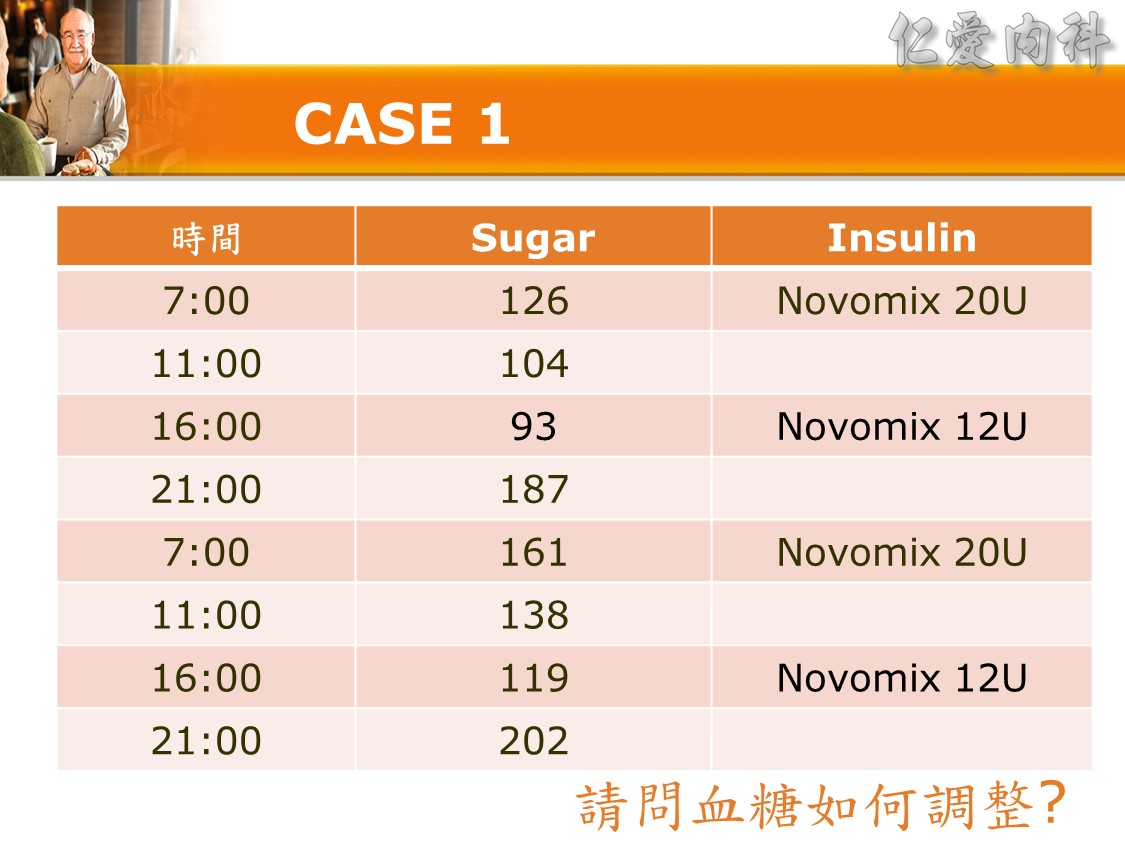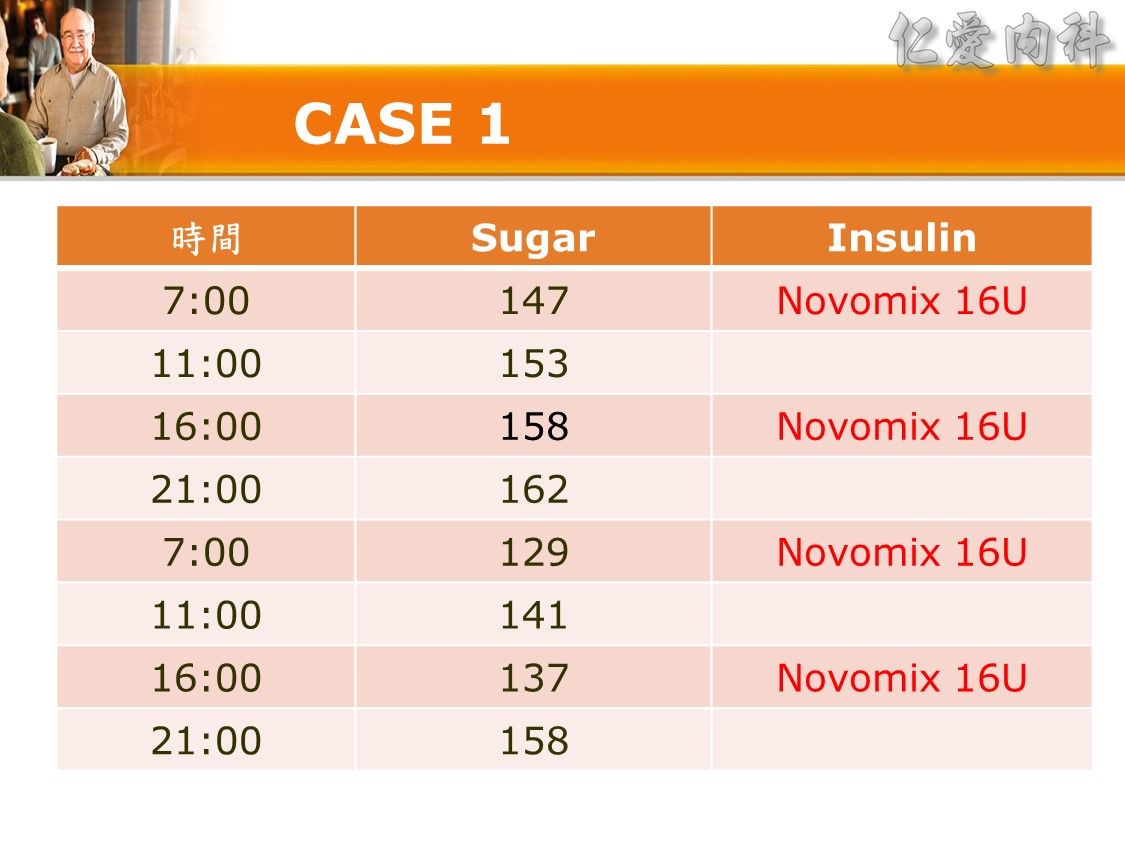
☆ Q: 住院病人最合適之血糖治療選擇 :
(A) 處方口服降血糖藥物並監測血糖
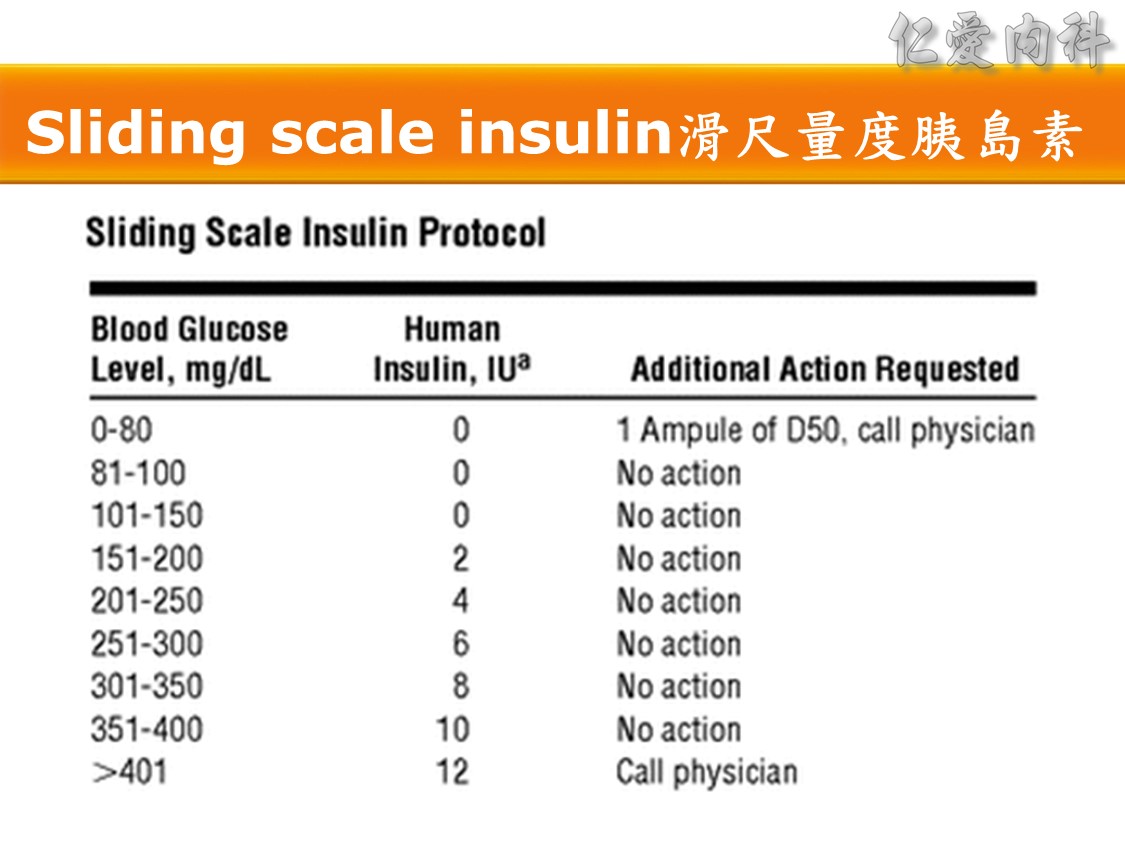
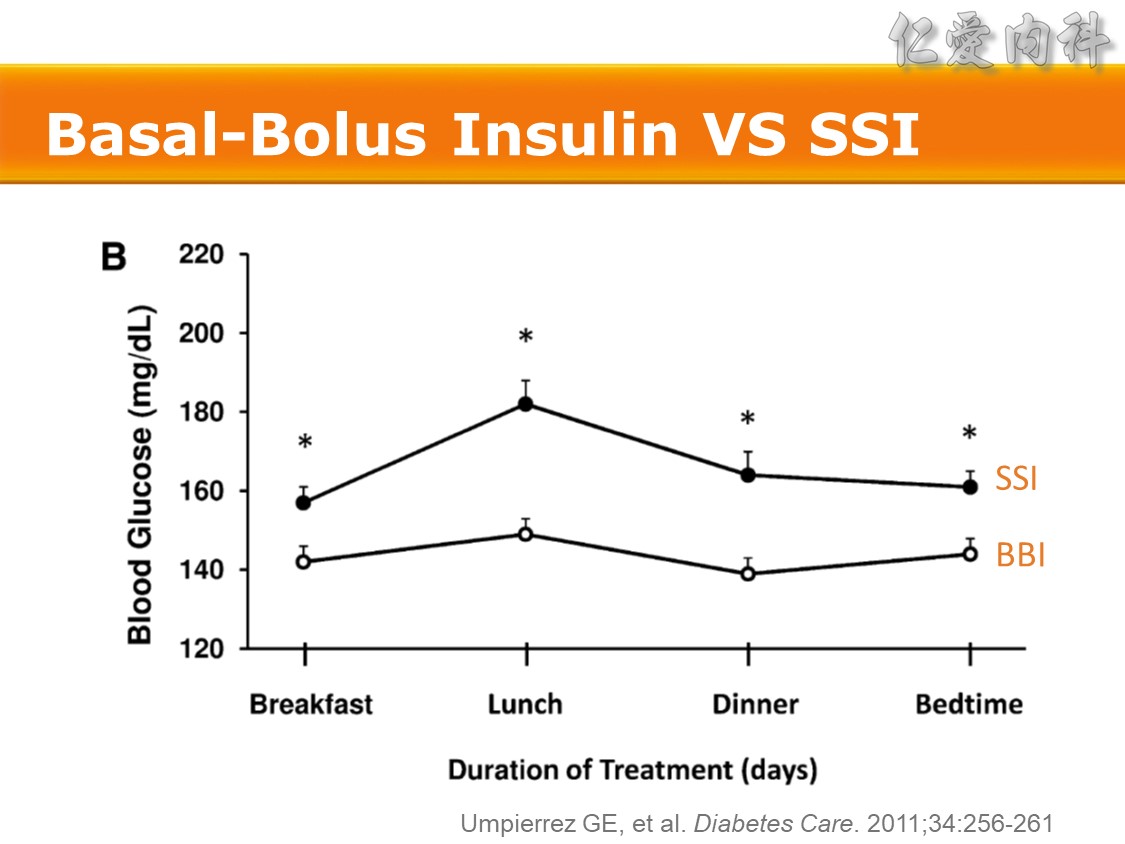
(B) Sliding-scale insulin(滑尺量度胰島素治療)
(C) Basal+bolus insulin胰島素治療
Ans: C
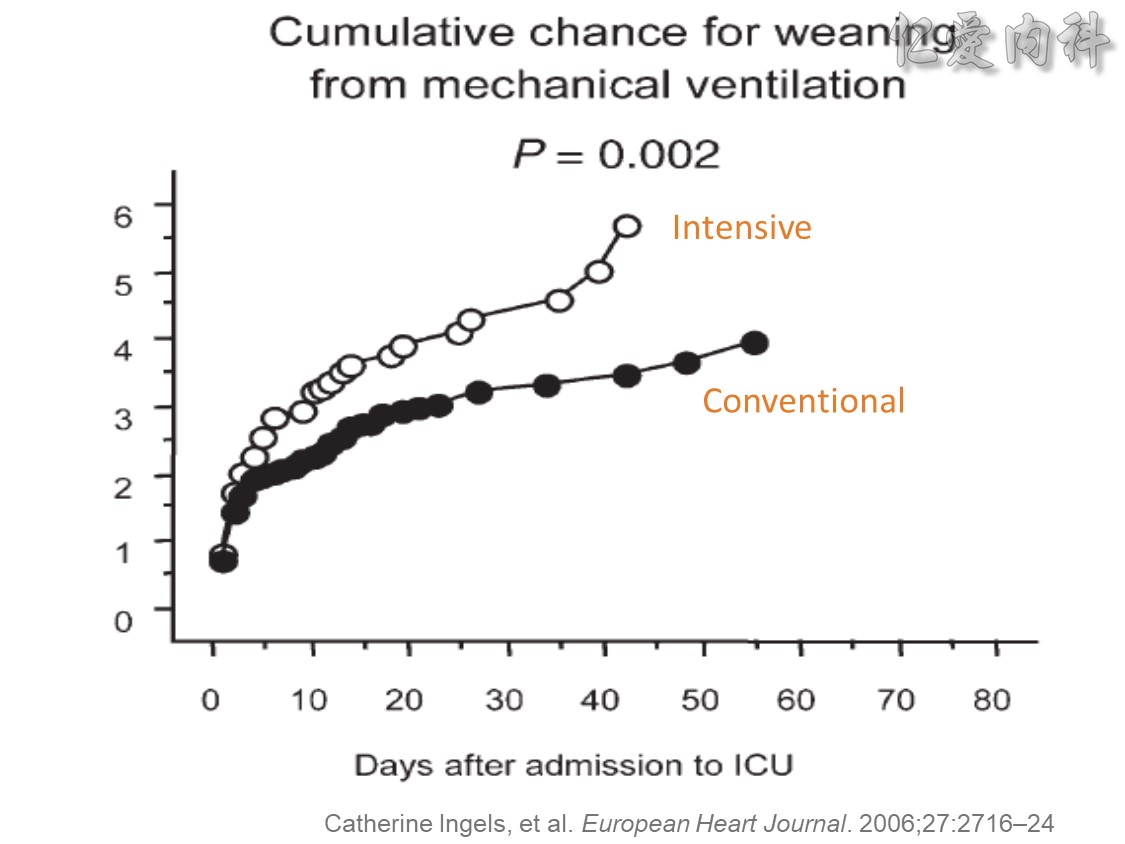
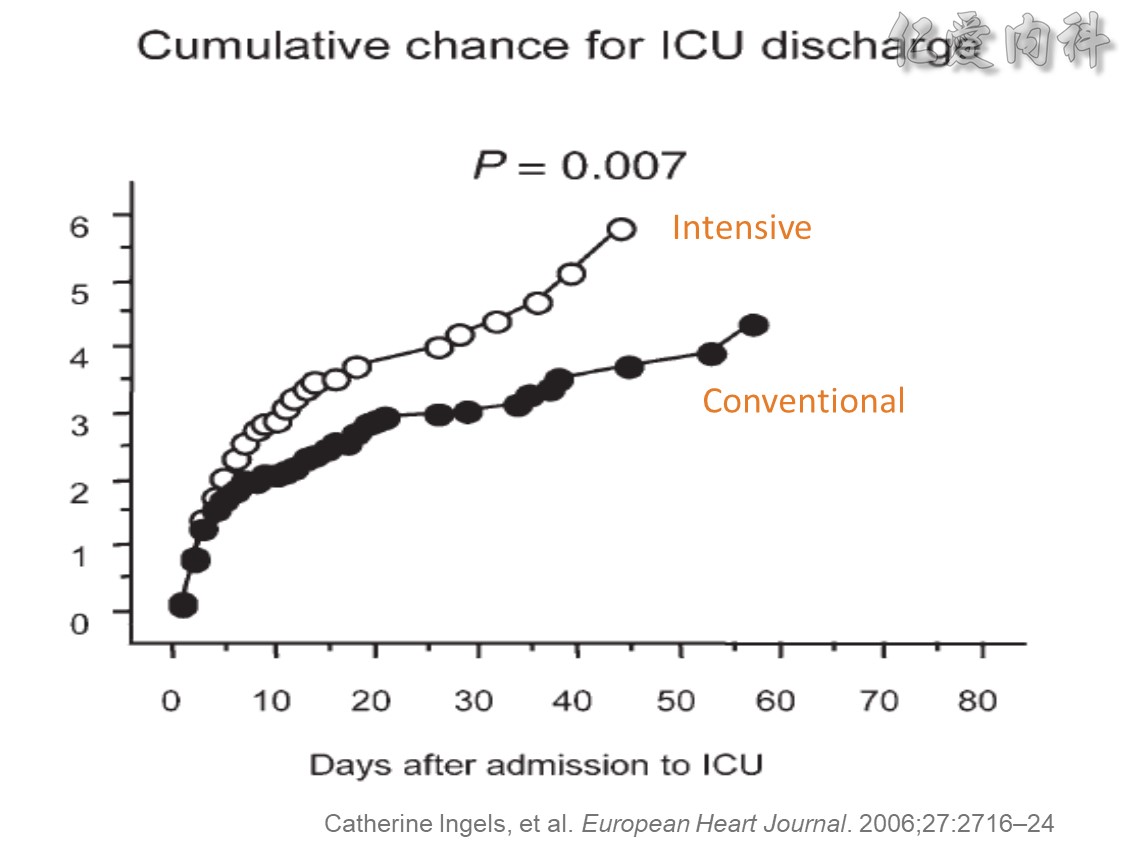
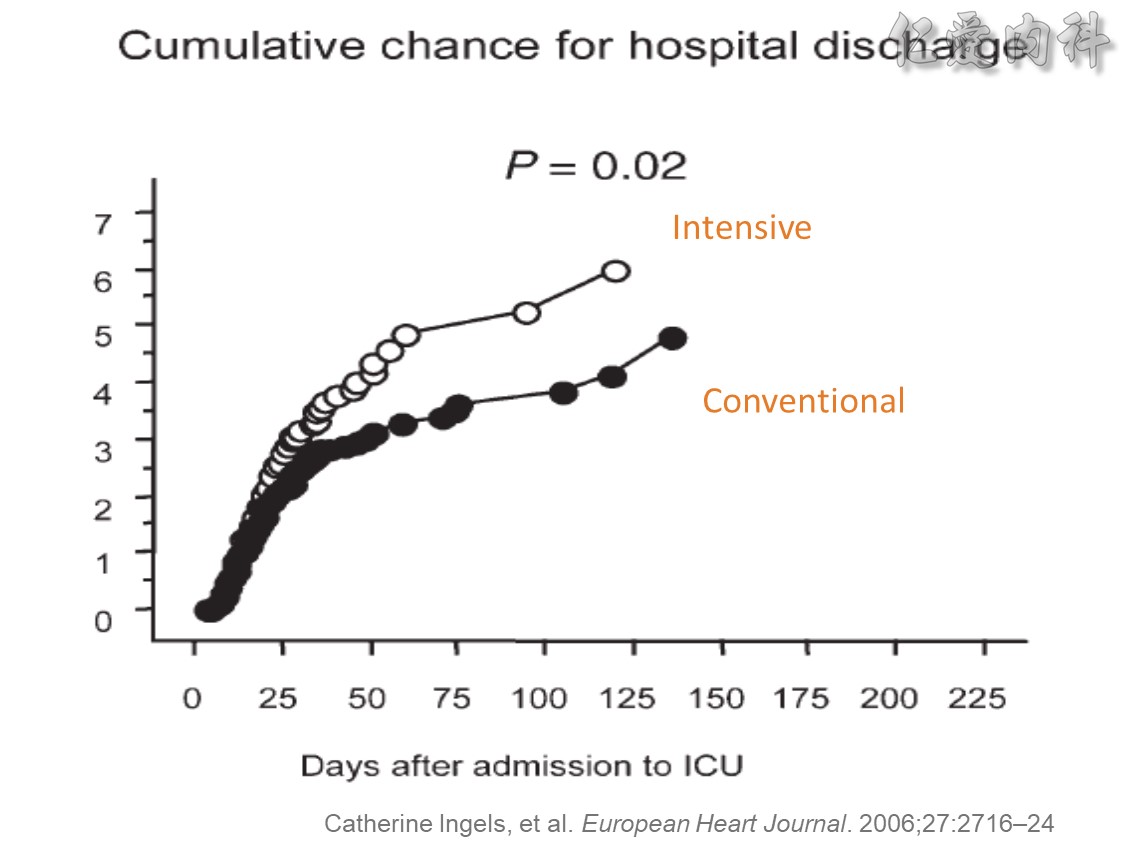
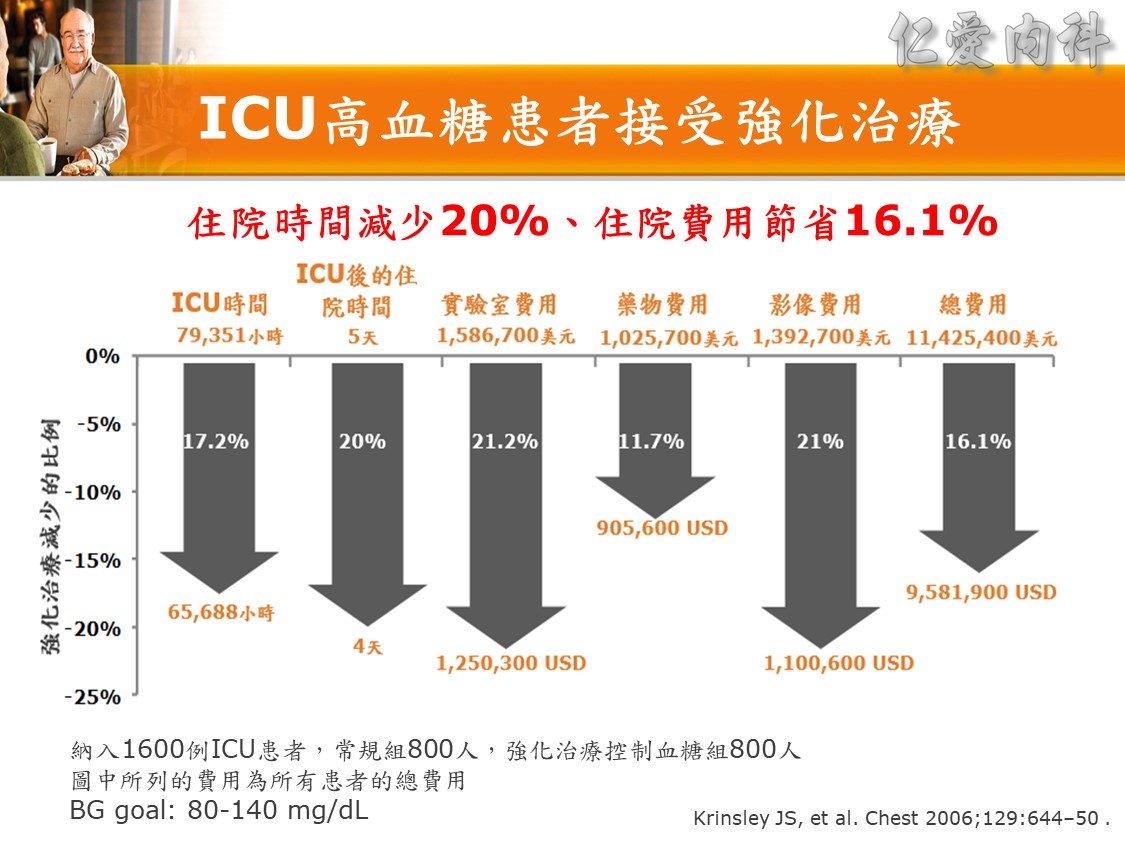
☆ ICU高血糖患者接受強化血糖治療 ( intensive glucose control) 可使住院時間減少20%、住院費用節省16.1% ( Chest 2006;129:644)
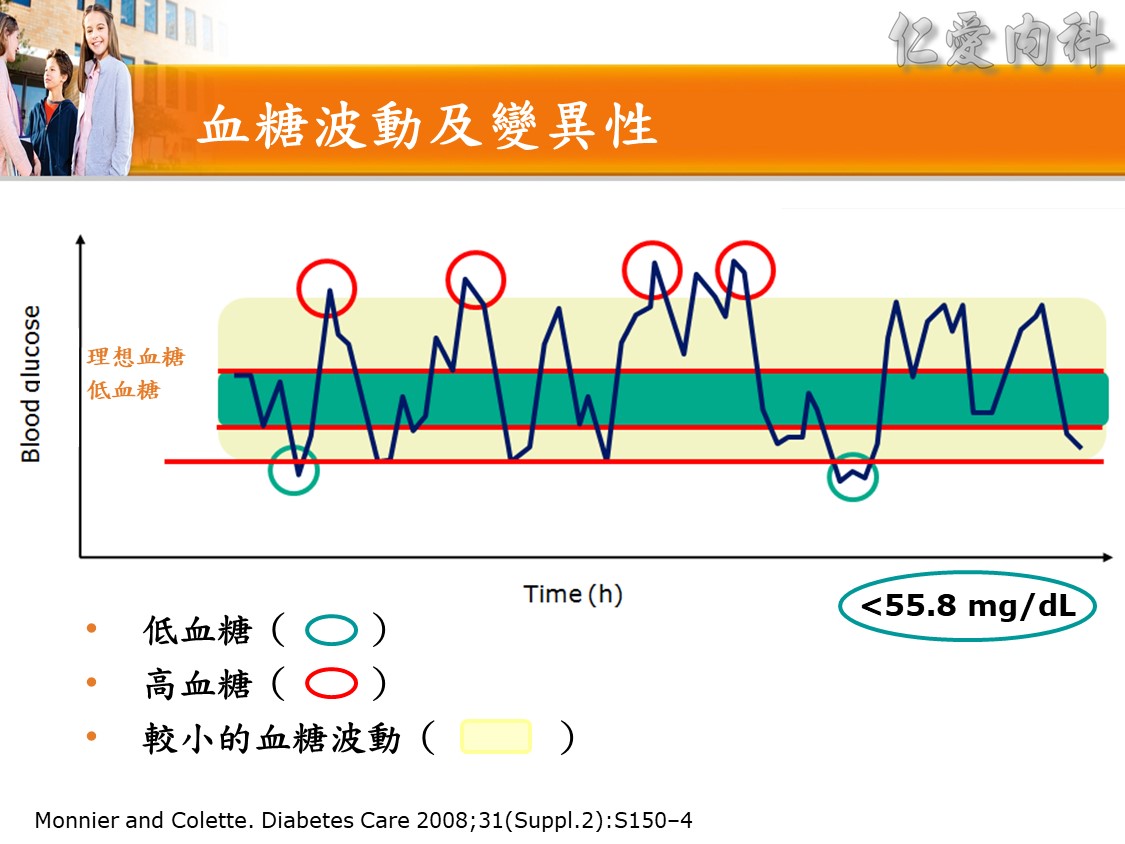
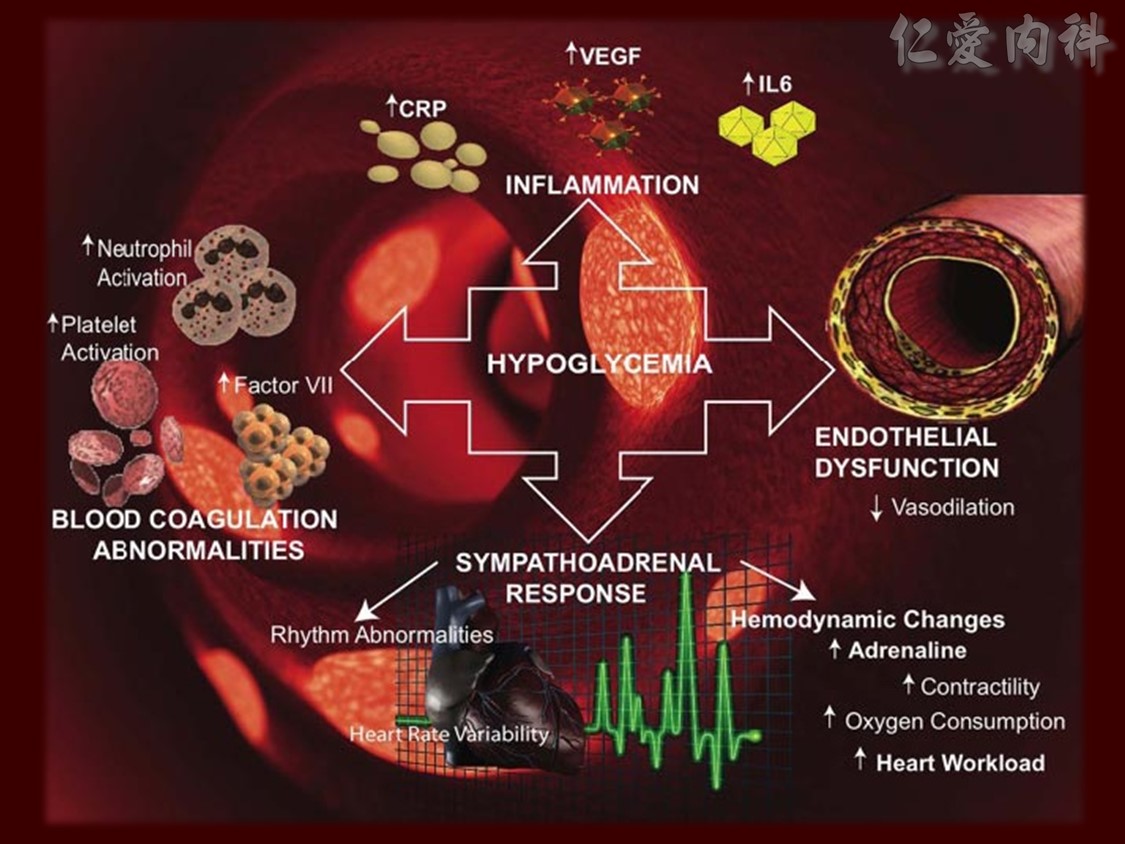
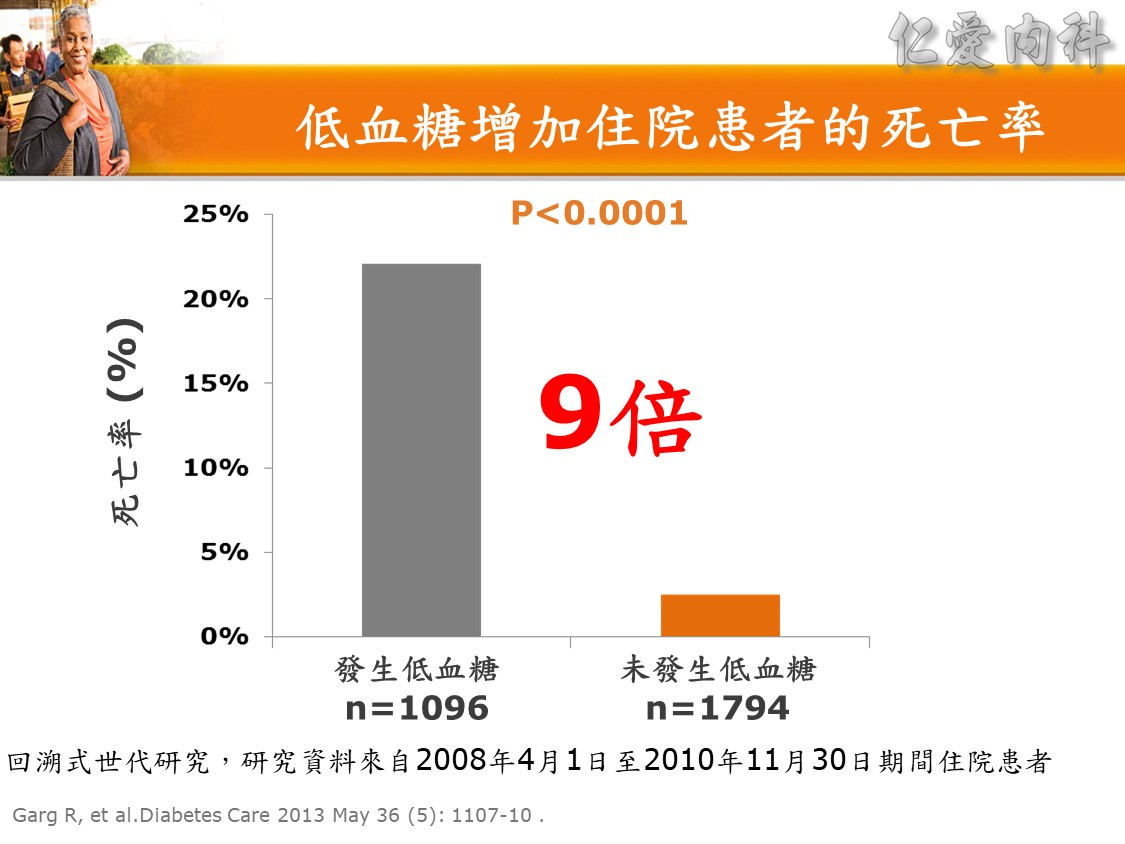
☆ 但是發生低血糖的患者的死亡率(22.1%)9倍高於未發生低血糖的患者(2.5%)。( Diabetes Care 2013; 5: 1107)
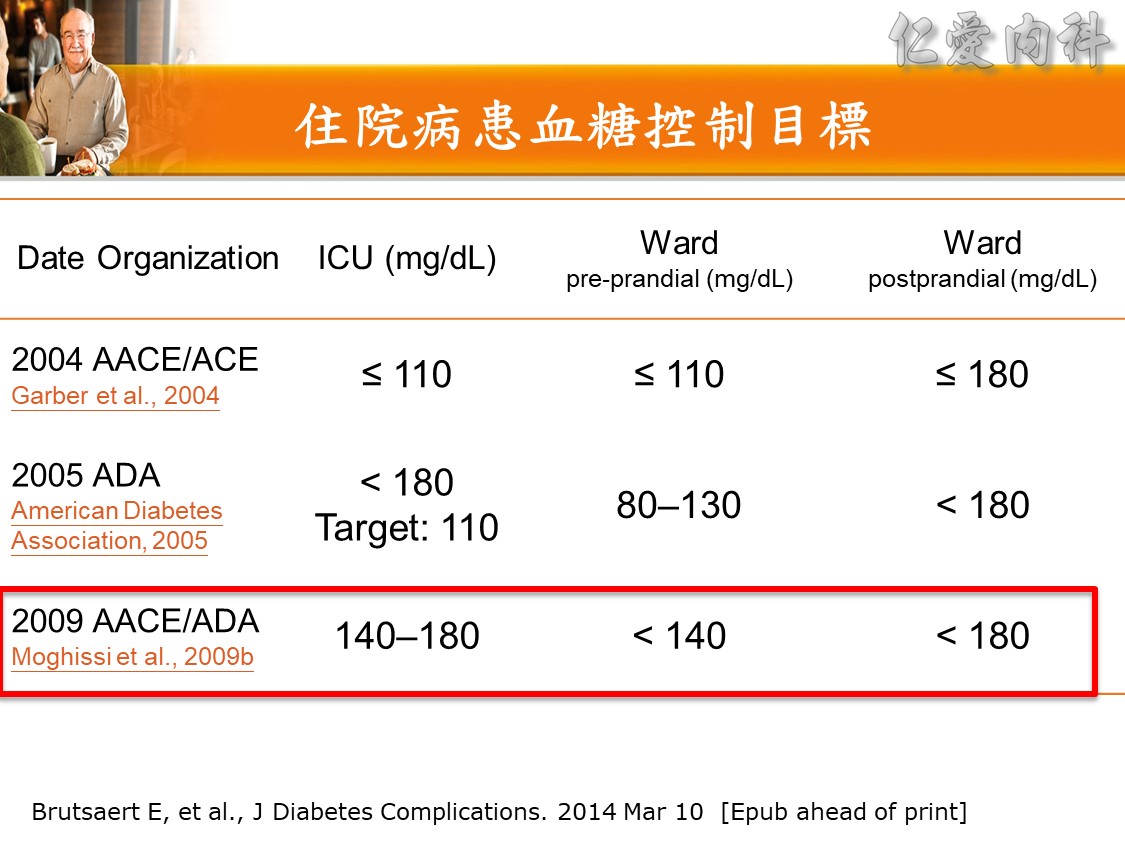
☆ 住院病人血糖持續高於180應開始胰島素治療,血糖治療的目標 140~180
☆ 如果可以避免低血糖,一些特定的病人 (心臟手術、缺血性心臟或腦神經事件) 目標可設在 140~180
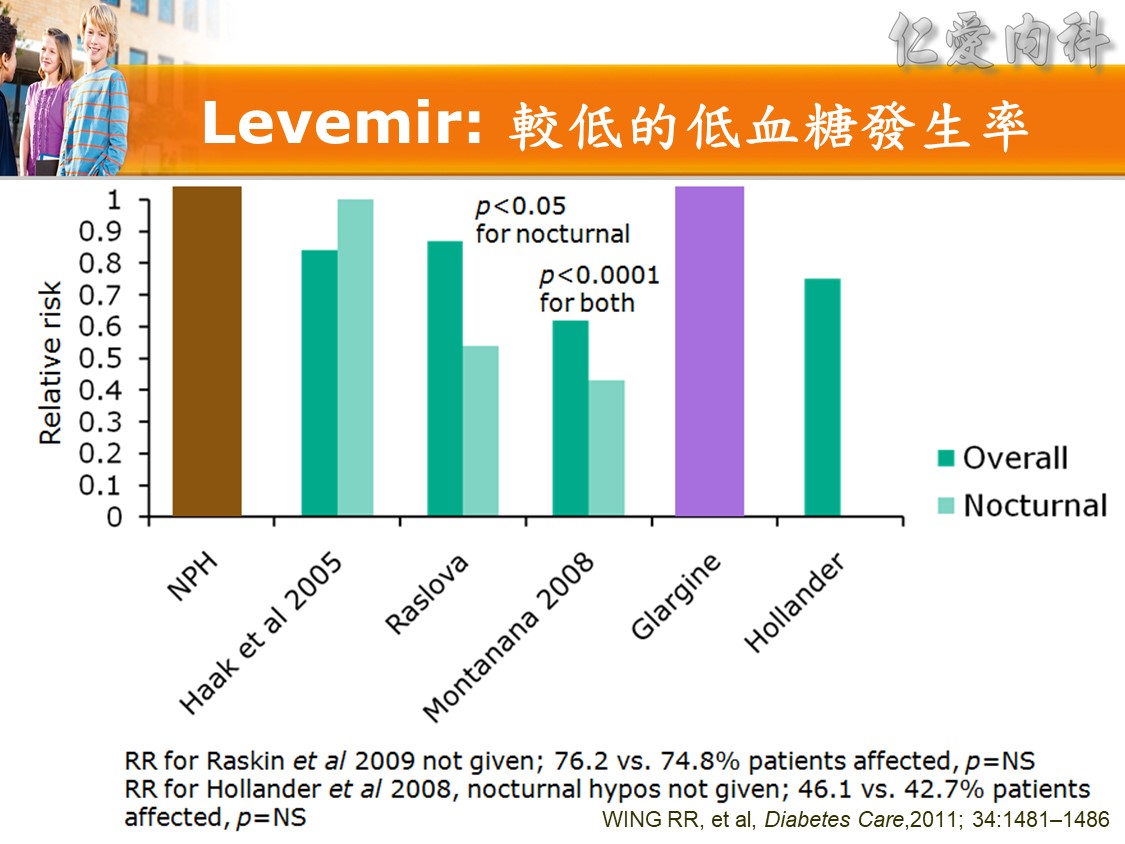
☆ 血糖低於 70 時,應重新檢視及調整處方(Diabetes Care 2016, S1: S99)
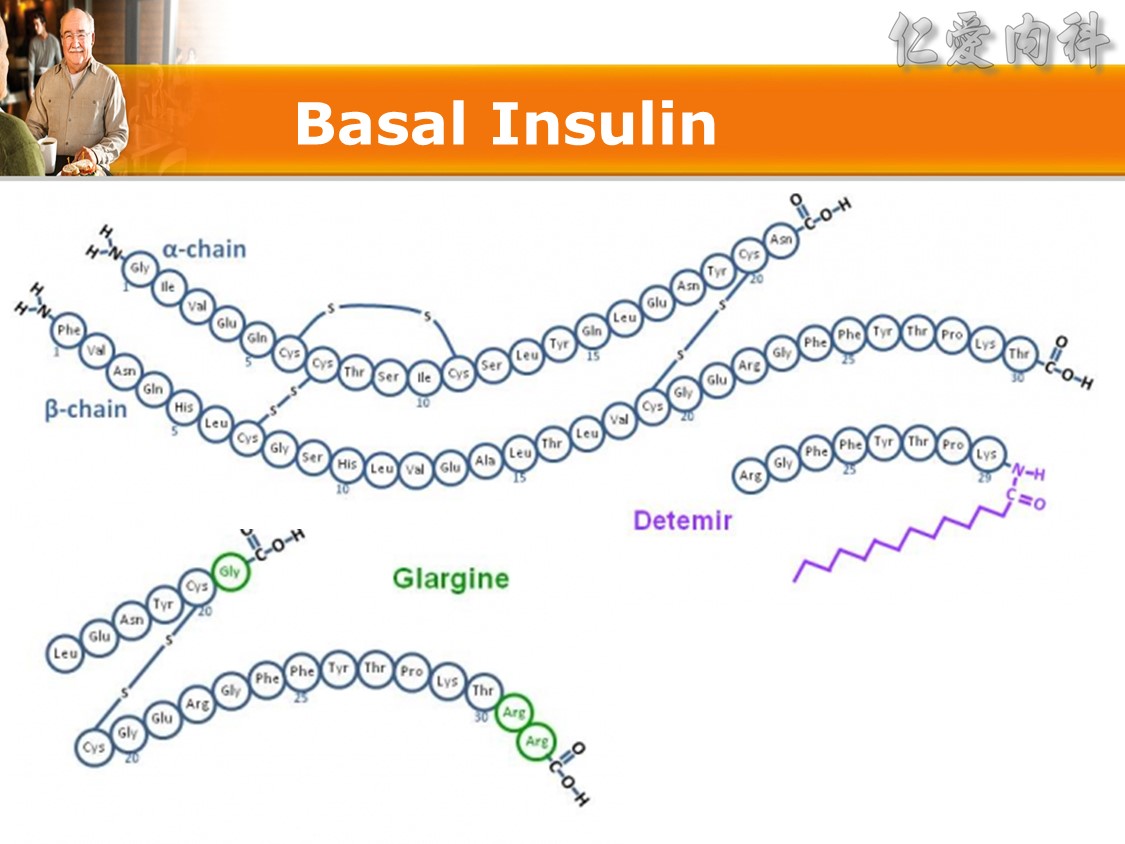
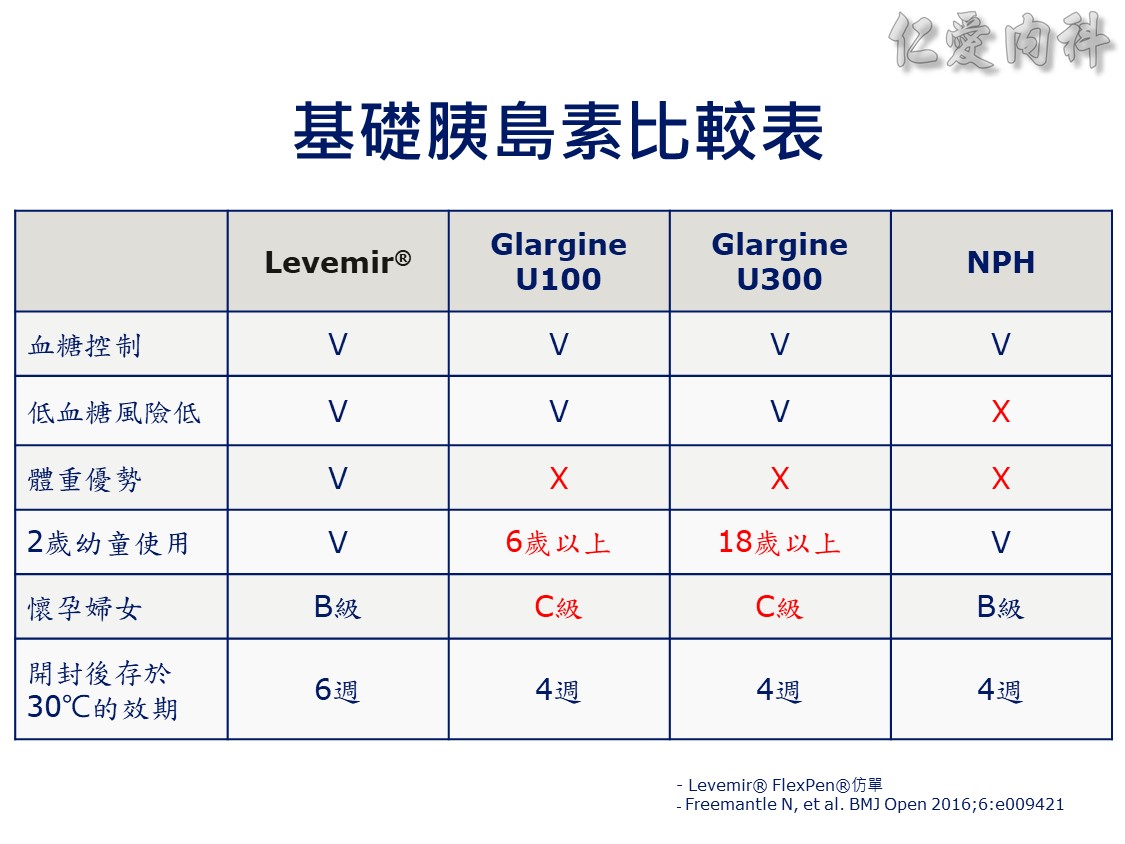
☆ 新型基礎胰島素,劑量由Lantus (Glargine U100) 轉換至Toujeo (Glargine U300) 雖從1:1開始,但Toujeo通常需要增加劑量才能得到相同的血糖控制
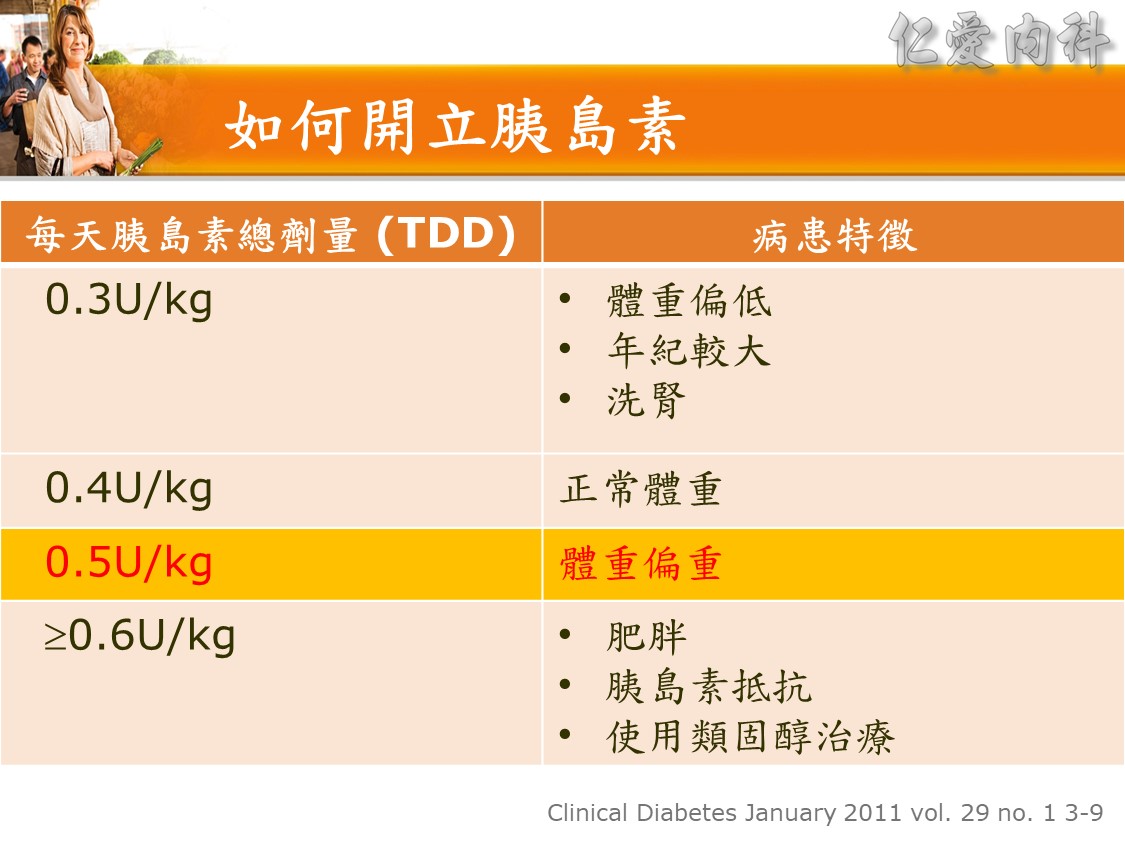
☆ 如何開立胰島素 (Clinical Diabetes January 2011, 1: 3 ):
Step 1 : 計算天胰島素總劑
|
每天胰島素總劑(TDD) |
病患特徵 |
|
0.3U/kg |
體重偏低;年紀較大;洗腎 |
|
0.4U/kg |
正常體重 |
|
0.5U/kg |
體重偏重 |
|
³0.6U/kg |
肥胖;胰島素抵抗;使用類固醇治療 |
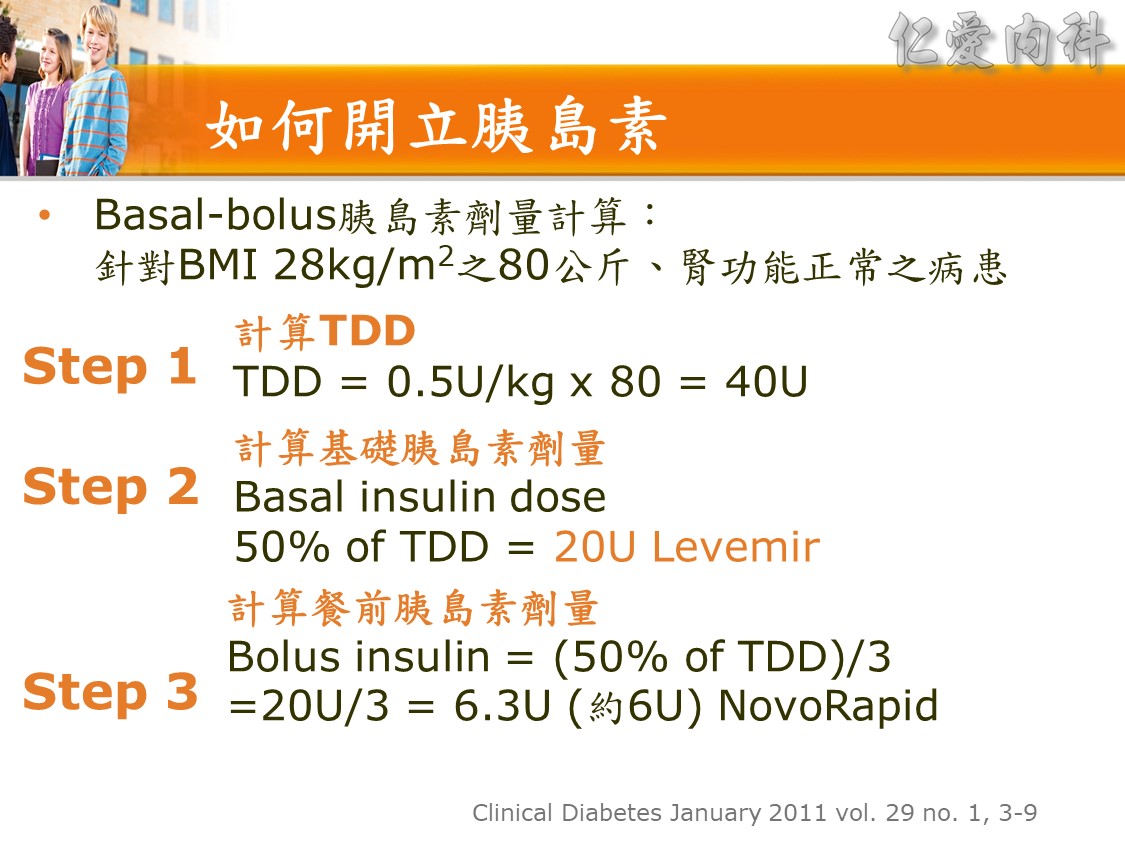
Step 2:
Basal-bolus胰島素劑量計算( 以BMI 28kg/m2、80公斤、腎功能正常之病患試算)
- 計算TDD = 0.5U/kg x 80 = 40U
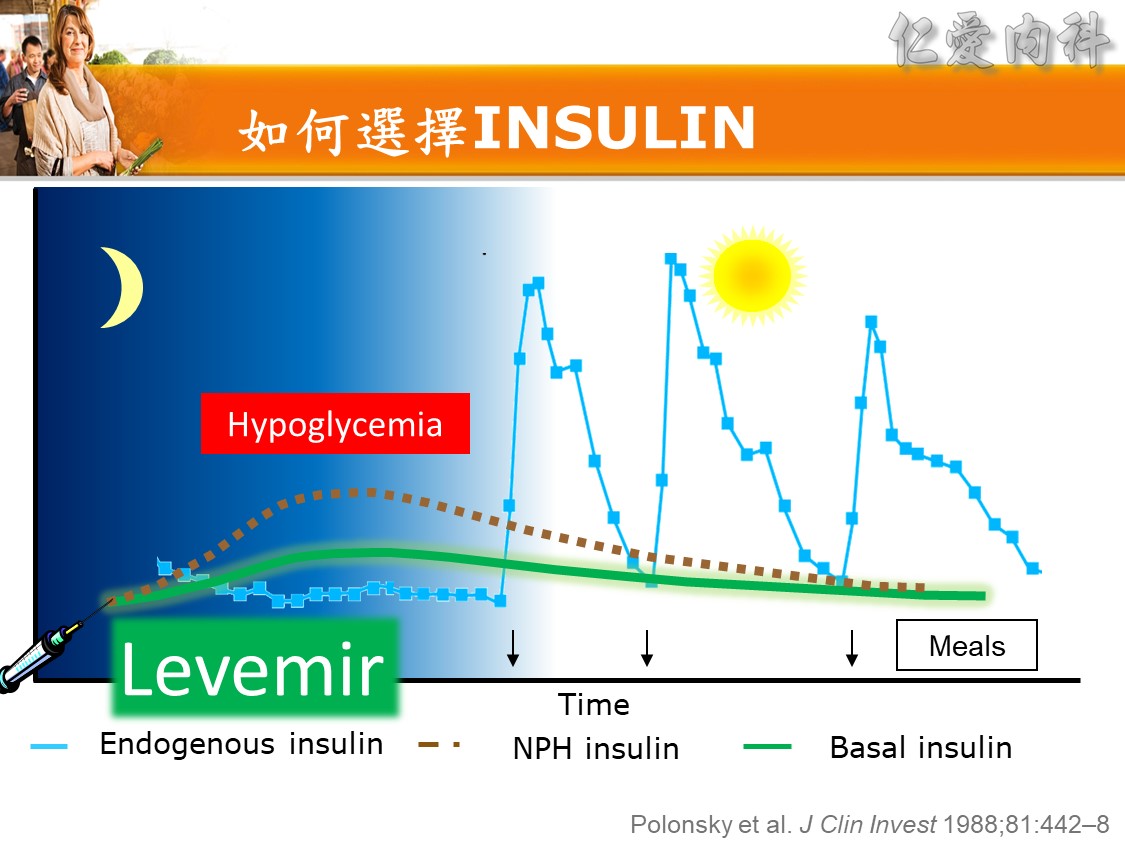
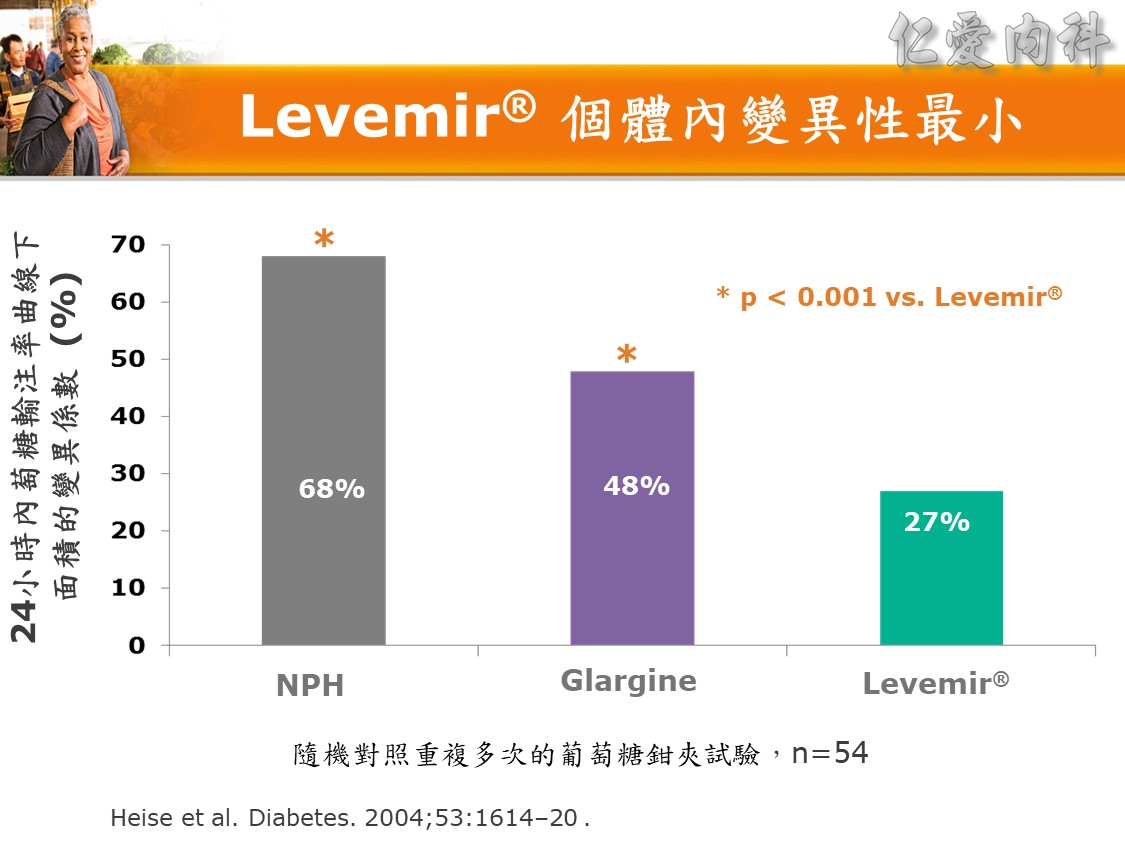
- 計算基礎胰島素劑量Basal insulin dose 50% of TDD = 20U Levemir
- 計算餐前胰島素劑量Bolus insulin = (50% of TDD)/3 =20U/3 = 6.3U (約6U) NovoRapid
☆ Q: 如果隔天早上AC 210,該如何調整 ?
Ans:
- 1U可下降20 mg/dL的血糖
- Goal: 住院病人AC 150 mg/dl → 210 – 150 = 60
- 60/20 = 3 → 增加3U Levemir
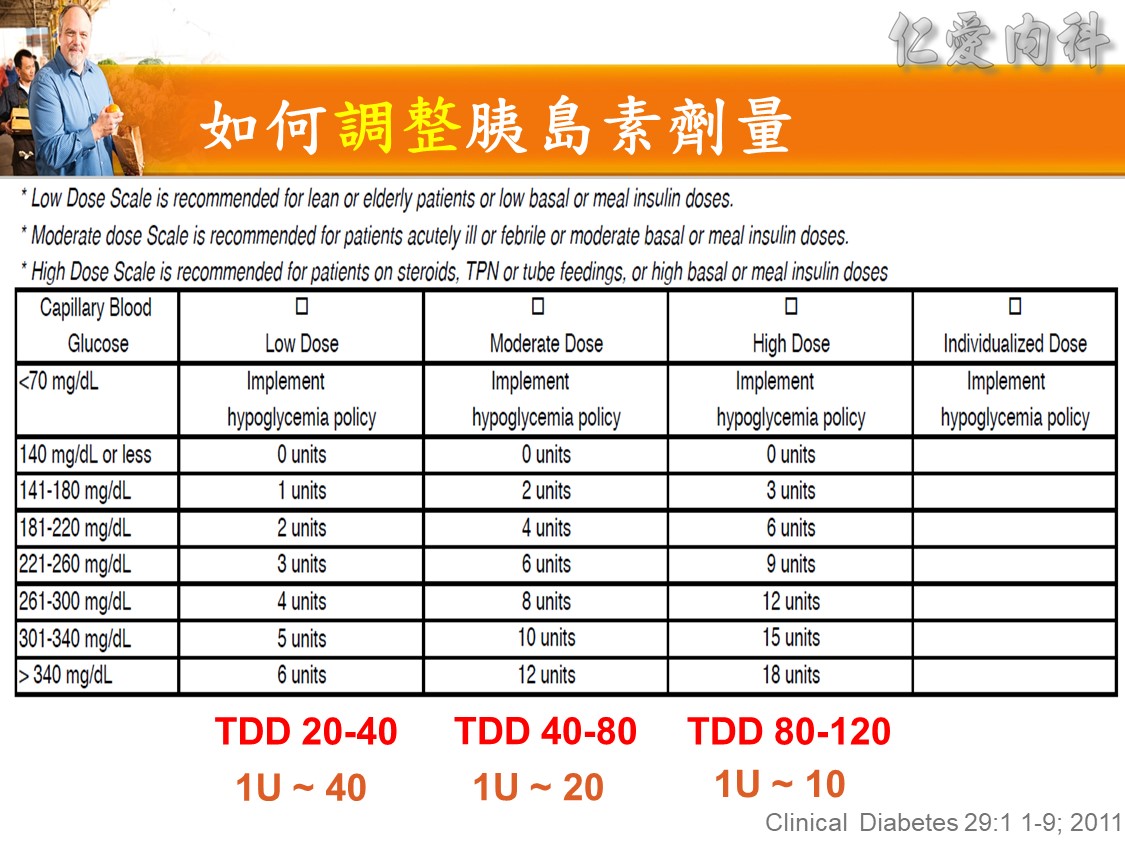
☆ Correction dose
當血糖太高 ex. 310(如病人亂吃), 希望快一點降下來可以在目前的劑量往上加:
- (310-150)/20 = 8u
- 這次Novorapid加打8U, 但不改長期order
- 連續兩天夜間血糖過高, 隔天白班須調整長期處方
☆ Don’t “Hold” Insulin
- NPO時基礎胰島素仍可施打 (肝臟仍在製造糖分)
- 只要有吃東西就要打針
- 如果量到低血糖,當次可減量施打
- 病人食慾不好也可減量施打
- 如果多次低血糖就要調整長期處方