
這是 KDIGO (The Kidney Disease: Improving Global Outcomes,一個致力於制定以實證醫學為基礎的腎臟病臨床指引的國際組織),於 2021出版的腎絲球疾病治療指引 ( Clinical Practice Guideline for the Management of Glomerular Diseases),因為太重要了,所以我們將讀書摘要與所有的人分享。
全文連結於此 (link),雖然我們盡力維持內容的正確性,若閱讀有疑義時還請以原文為正解。我們將為每章建立一個單元,各章節連結如下,我們也會建立相關的臨床病例、病理切片及文獻整理,若對您有幫助,也希望給我們一些回饋。
Chap 05: 成人微小病變腎病,Minimal change disease (MCD) in adults
♠ 這是周孟樵醫師詳細版本, 一併呈現 KDIGO 工作小組的建議
粗體:治療指引;♥ 指引細項;♦ 內文摘要
♦ 微小變化腎病(MCD)是一種較常出現在孩童的足細胞病變(podocytopathy,但也占了成人腎病症候群(nephrotic syndrome )10~25%。
♦ MCD在大部分患者身上找不到致病原因(underlying cause),其病生理機轉 ( pathogenesis) 仍不清楚,但證據顯示其與T細胞失調(dysregulation)導致的足細胞病變有關。
♦ 降低 B 細胞治療劑(B cell-depleting therapeutic agents)的效果,顯示B細胞在其病生理機轉有一定角色。
♦ 較罕見的情況下,何杰金氏疾病(Hodgkin’s disease),鋰鹽或非類固醇抗發炎藥(NSAIDs)等藥物也可能導致MCD。
♦ 本章節提供成人(18歲以上)MCD的處置建議。
5.1 診斷
治療要點 5.1.1:成人 MCD 僅能由腎臟切片診斷
♦ MCD有獨特的組織學型態,無法單由臨床情況推得疾病的存在。
♦ 在光學顯微鏡下通常看不到腎絲球病變,或僅有少許腎絲球環間膜比較明顯(mesangial prominence)。
♦ 免疫螢光染色顯微鏡下通常沒有或僅有低密度的C3 和/或 IgM染色表現。
♦ 在電子顯微鏡顯示廣泛性足突融合(extensive foot process effacement),但無電子高密度之沉積物 (electron-dense deposits),且僅有不明顯的光學或免疫螢光染色變化,則可診斷MCD。
♦ 一個陷阱是,若切片標本較小時,早期的局部節段性腎絲球硬化症(FSGS)可能會被遺漏。
5.2 預後
治療要點 5.2.1:對類固醇治療有反應的病人其長期腎臟存活(kidney survival)情況良好;對於類固醇治療無反應者則預後較難確定
♦ 雖然大量蛋白尿症導致的AKI相當常見,但對類固醇有反應的MCD很少演變成腎臟病。
♦ 大約10~20%的成人MCD對類固醇反應不佳(steroid-resistant)。在這群反應不佳的病人再次切片時,相當數量的人會發現FSGS病變,且常有較之差預後。
♦ 對於類固醇反應不佳的FSGS治療方式將於第六章討論。
5.3 治療
♦ 一般來說,成人MCD與孩童的類固醇敏感型腎病症候群(Steroid-sensitive nephrogenic syndrome, SNSS)類似。但相較於孩童,成人對類固醇治療之反應較慢。
♦ 目前仍沒有足夠數量的高品質RCT來評估成人MCD中類固醇相較於安慰劑的效力。
♦ 對於成人MCD的治療建議是建立在觀察型研究、小型 RCTs 以及從兒童 SNSS 的 RCT 研究中外推(extrapolation)而來。
建議 5.3.1:我們建議使用高劑量類固醇當作 MCD 的初始治療(initial treatment)(1C)
♦ 本建議此較重視的是 (higher value) 相對於不予治療,高劑量類固醇可以有效降低長時間腎病症候群(prolonged NS)所導致的嚴重併發症(significant morbidity),雖然只是低品質的證據(low-quality evidence)。
♦ 本建議較不在意 (lower valure) MCD有可能不須治療而自然痊癒,以及類固醇可能帶來的副作用。
重要資訊
益處與損害之平衡
♦ 儘管未經治療的 MCD 可能會自發緩解,但這個情況相當不常見。
♦ 大約50-60%的MCD病人在2-3年的追蹤中緩解,相較之下30%的膜性腎絲球病變(membranous nephropathy, MN)在六個月內自行緩解。此外,長時間的腎病變,包含感染、血栓事件(thromboembolic events)以及高血脂都會造成嚴重的併發症(morbidity)。
♦ MCD通常對類固醇有反應,超過80%的病人可以緩解。長期以來,觀察型研究也支持這個結論。
♦ 在一個非常早期的多中心控制型研究(a very early multicenter controlled study)中,相較於沒有治療,使用類固醇(≧20 mg/day prednisone)治療超過六個月的125位腎病症候群病人(nephrotic patients)(包含31位只由光學顯微鏡診斷的MCD病人)其蛋白尿症有較早且較迅速的改善。
♦ 但是,研究發現在兩年半後兩組的血液白蛋白濃度及蛋白尿情況並無差異。
♦ 在另一個有28位MCD病人的RCT中,相較於對照組,使用2個月的交替隔日125mg prednisone 的病人在77個月的追蹤中並無較高的緩解率。
♦ 這個研究結果可能跟實驗組雖早期緩解但反覆復發、及對照組最後有很多人使用了類固醇有關。
♦ 此外,很多高品質的研究顯示類固醇對於小孩的SNSS有很好的治療效果(見第四章)。小孩的SNSS與大人的MCD在病理機轉(pathogenesis)上有很多相似表現。
♦ 因此,類固醇治療在小孩中的益處,很高機會至少有部分可以類推到成人。
♦ 在小孩群體中,許多RCTs顯示8~12周的類固醇使用有很好的緩解率。
♦ 因此,在工作小組的評價,在幾乎所有MCD病人中,高劑量類固醇的可能的益處遠大於損害的風險。
證據品質
♦ 少數RCTs研究了成人第一次MCD發病,且併有腎病症候群時使用類固醇治療的效果,但這些研究的證據品質低(low)。
♦ 這些RCTs僅納入少量的病人數,且有許多研究限制,使得誤差 ( bias) 機會較高。此外,因為這些 RCTs 的受試者數量較少,使其結果有嚴重的不精確性( imprecision),即其研究結果之信心水準(confidence intervals, CIs)較寬,使重要的研究終點(outcomes)如總死亡率(all-cause mortality)、血清肌酸酐增倍時間、完全緩解(complete remission)時間等之效果較不確定(less certain)。
價值與偏好(values and preferences)
♦ 工作小組認為類固醇治療的潛在好處(potential benefits),如減少腎病症候群導致的併發症(morbidity)、降低腎功能持續退步的風險等,對病人來說很重要。
♦ 工作小組亦認為短期使用類固醇伴隨的相對低機率風險,如導致或惡化糖尿病、精神問題、骨質流失等,在許多病人族群中仍須納入考慮。
♦ 雖然支持類固醇治療的證據品質較低,但長期的臨床經驗顯示:與相對低機率的風險相比,未治療的腎病症(nephrosis)所引起的顯著併發症(morbidity)、持續惡化的腎功能及腎衰竭引起的各種併發症與死亡(mortality)等,皆顯示類固醇治療在權衡利弊後是較好的(a highly favorable risk-benefit ratio)。
♦ 有鑑於幾乎全部被充分告知(well-informed)的 MCD 病人都會選擇此治療,工作小組評價此建議強度為高(strong recommendation)。
資源消耗與成本
♦ 類固醇不貴且不需要密切追蹤(如.,不需要監測血液中藥物濃度)。此類藥物在資源匱乏的地方亦可提供,也可能是唯一可獲得的選擇。
實行上的考量
♦ 類固醇的副作用在特定病人族群(過重、控制不良的糖尿病、嚴重精神疾病等)中可能較嚴重。
♦ 在這類病人中,鈣調磷酸酶抑制劑(calcineurin inhibitors, CINs)及Cyclophosphamide可作為替代選擇(Figure 44)。
♦ 對於MCD的治療反應,目前無已知的人種或性別差異。
思考邏輯(Rationale)
♦ 因為此治療能顯著減少長期的腎病症與進展的腎衰竭相關的併發症,因此工作小組認為此建議強度為高。
♦ 工作小組的觀點是高劑量類固醇的好處大於潛在傷害,且此建議應推及所有MCD病人。
♦ 長期臨床使用類固醇的經驗以及大型觀察型研究皆顯示相較於沒有治療,類固醇治療能加速成人MCD的緩解,抵消了現有證據缺少大型、設計良好的對照試驗的侷限。
♦ 與不治療或是其他治療方法此較起來,幾乎全部經充分告知的成人MCD病人皆會選擇高劑量類固醇作為初始治療,故工作小組評價此建議強度為高。且此,治療較便宜,也只需要低量監測。
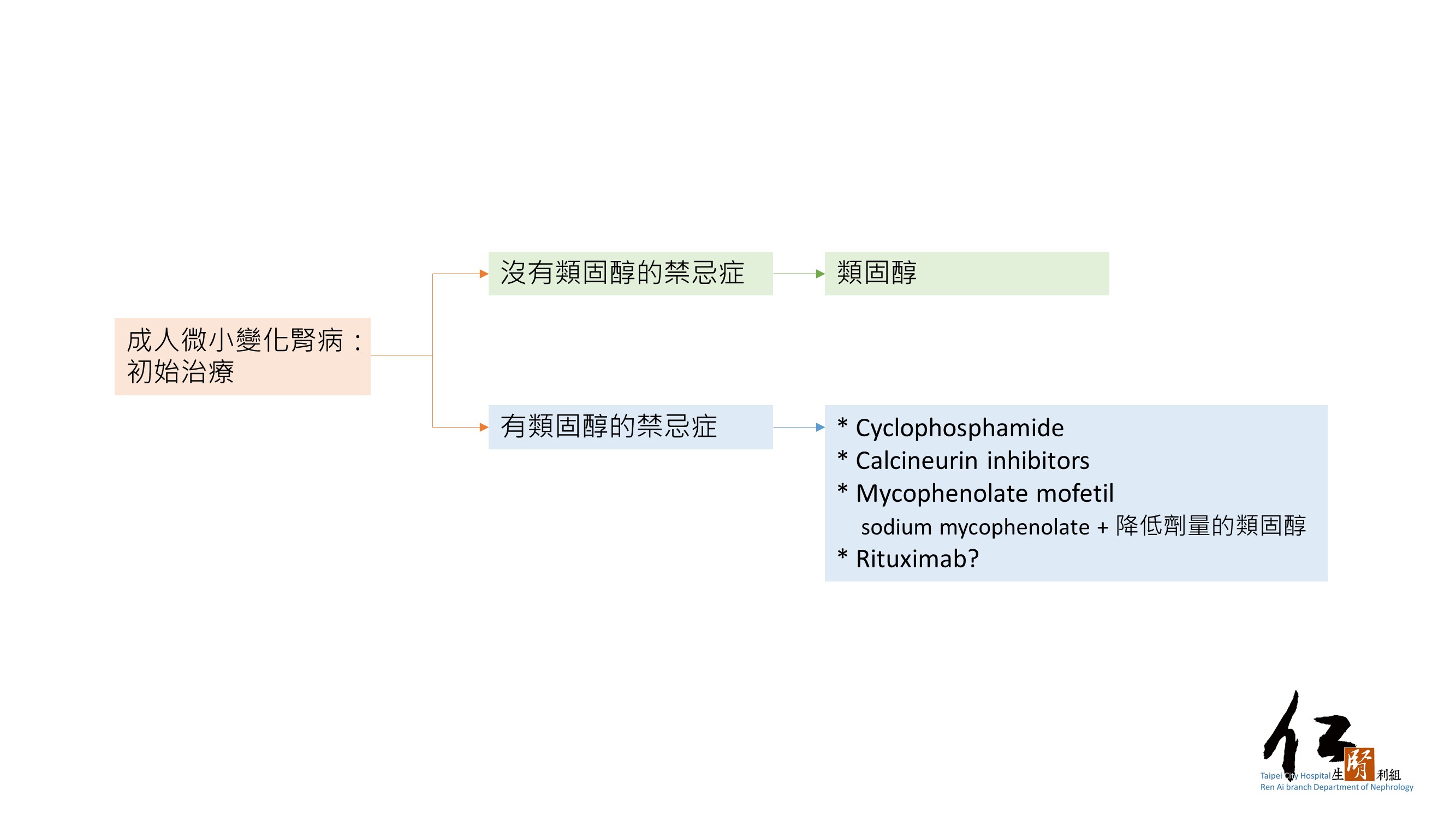
治療要點 5.3.1:成人 MCD 的初始治療流程(Figure 44)
Figure 44:成人 MCD 的初始治療
治療要點 5.3.2:高劑量類固醇用於 MCD 不應使用超過 16 週
♦ 雖然缺乏 RCT 支持,但建議治療最長不超過 16 週。
♦ 此說法建立在觀察型研究建議成人患者較兒科患者需要較長的 MCD 治療時程。
♦ 僅 50% 的病人在 4 週時對類固醇有反應,但另外 10~25% 會在 16 週的治療後有反應。
治療要點 5.3.3:完全緩解 2 周後開始調降(taper)類固醇劑量
♦ 目前仍不清楚成人患者緩解後類固醇劑量的最適合調降準則。一般來說,達到緩解後就會開始調降類固醇劑量。
♦ 在兩個孩童的 RCTs 中,在頻繁復發的腎病症候群(frequently relapsing nephrotic syndrome, FRNS)由治療到復發的時間上,初始2~3個月的prednisolone治療效果不亞於 6 個月的療程 ( 也就是 2~3 個月的的全劑量治療不會比 6 個月帶來更多的復發)。
♦ 目前沒有快速與較緩慢的調降劑量的對照比較研究。
♦ 基於病例系列報告(case series)的結果,類固醇通常在緩解後以5-10 mg/wk的速度調降,全部使用類固醇約 24 週。
治療要點 5.3.4:雖然類固醇常以每日口服的方式給藥來治療 MCD,但給藥途徑與頻率可按照病人個別情況調整。
♦ 有兩個RCTs比較靜脈注射 methylprednisolone 繼以低劑量口服 prednisolone 與口服標準劑量 prednisolone。這些兩種方式在最終緩解率與復發率上沒有差異。
♦ 在成人的觀察型研究亦發現兩種治療方式具有相近的緩解率。在一個研究中,65個病人使用每天 prednisone 1mg/kg,23 個病人使用交替隔日 2mg/kg,並接著調降 ( taper),而兩者在完全緩解率、到緩解所需時間、復發率、到第一次復發經過時間、或在不良反應上皆無顯著差異。
治療要點 5.3.5:在類固醇為相對禁忌的病人群體中,可考慮使用cyclophosphamide、calcineurin inhibitor (CNI) 或mycophenolate mofetil (MMF) 作為初始治療。
♦ 目前僅有少量不使用類固醇作為 MCD 初始治療的研究。這些治療在病人對類固醇有相對禁忌症(嚴重高血糖、既存的骨質疏鬆或骨質缺乏、類固醇引發的精神病狀態)或是不願使用類固醇時納入考慮。
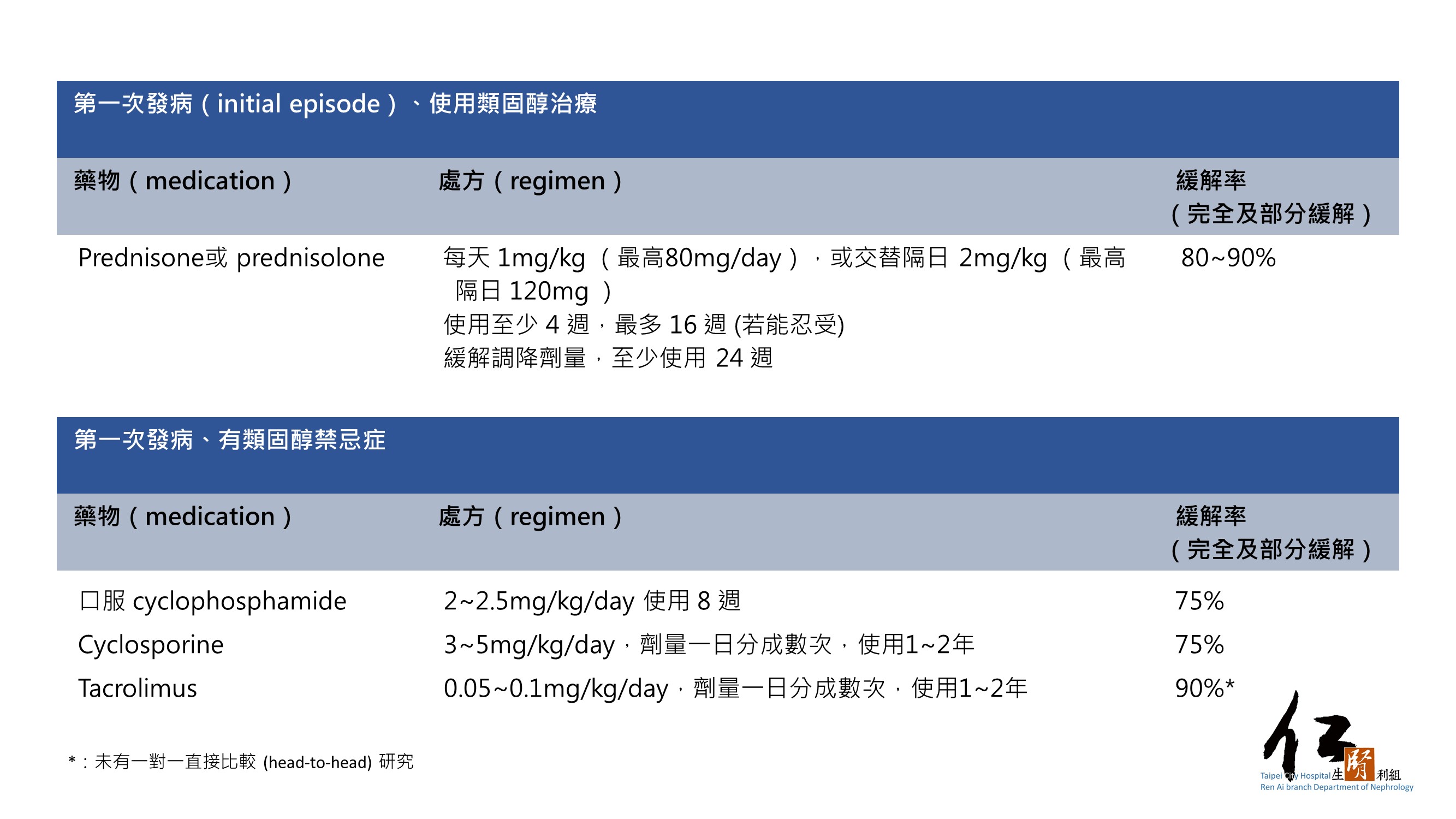
♦ 在這些有限的經驗中,cyclophosphamide 及 cyclosporine 約有 75% 的緩解率(Figure 45)。
♦ 在一個116人的RCT中,sodium mycophenolate (SMP) 併用減低劑量之prednisone(0.5 mg/kg/d,最高劑量為40 mg/d)與傳統的高劑量 prednisone(1 mg/kg/d,最高劑量為80 mg/d)具有相似的緩解率及治療完成後的復發率。兩種治療方式的嚴重副作用頻率也差不多。
♦ 在一個RCT中,一天兩次 tacrolimus 0.05 mg/kg與每天 prednisolone 1mg/kg (最高劑量為60 mg/d)在緩解率與復發率沒有不同。
♦ 有6個病人使用 rituximab(每周 375 mg/m2 共4次)作為 MCD 第一線治療,其中5位達完全緩解,另一位則有減輕 75% 的蛋白尿。所有病人在8-36個月的追蹤期間,雖然B細胞數量已恢復,沒有出現任何病人復發。
Figure 45:成人 MCD 的治療: 初次發生及 FR/SD MCD



5.3.1 復發之治療
♦ MCD是個會復發的疾病。大部分的病人在緩解後會有不經常的復發,而特定的少部分病人則會常常復發,甚至需要依賴類固醇(steroid-dependent)。
♦ 多至33%的病人會頻繁復發(frequent relapsers)(11~29%)或需要長期依賴膽固醇(14~30%)。
♦ 臨床上用來分類 MCD的 緩解與復發的定義如 Figure 46。
♦ 目前仍不清楚治療復發型 MCD(relapsing )所需最適合的類固醇治療時間。其中一種治療處方是每天口服prednisolone 1mg/kg(最大劑量為80mg),使用四周的時間或是直到MCD緩解,再在接下來 1~2 月的時間內,每 3~5 天減量 5mg 至停藥。
♦ 隨後 (subsequen) 之復發,若復發頻率不高(小於每年3次),長期使用類固醇與庫欣氏症候群(Cushing’s syndrome)、過重、葡萄糖不耐症(intolerance)、骨質流失或白內障有關。
♦ 在頻繁復發/類固醇依賴(frequently relapsing/steroid-dependent, FR/SD)的MCD患者,有其他數種藥物具有療效,並可降低膽固醇之暴露甚至不須使用膽固醇(Figure 45)。
Figure 46:MCD緩解(remission)、復發(relapse)、治療抗性(resistance)、藥物依賴(dependence)的定義
完全緩解(complete remission)
蛋白尿降至<0.3 g/d或尿液蛋白與肌酸酐比值(PCR <300 mg/gm)、穩定的血清肌酸酐濃度及血清白蛋白>3.5 g/dl
部分緩解(partial remission)
蛋白尿降至0.3~3.5 g/day或尿液蛋白與肌酸酐比值(PCR) 300~3500 mg/g,且較初始值(baseline) 下降超過50%
復發(relapse)
在完全緩解後出現蛋白尿 >3.5 g/d或尿液蛋白與肌酸酐比值(PCR) >3500 mg/g
類固醇抗性 MCD(steroid-resistant MCD)
使用prednisone 1 mg/kg/d 或是 2 mg/kg QOD超過16 週,仍出現持續的蛋白尿 >3.5 g/d或尿液蛋白與肌酸酐比值(PCR) >3500 mg/g,且較初始值下降幅度不到50%
頻繁復發的 MCD(frequently relapsing MCD)
6個月內復發大於等於2次(或12個月內復發大於等於4次)
類固醇依賴的MCD(steroid-dependent MCD)
在類固醇治療中,或是治療完成兩周內復發
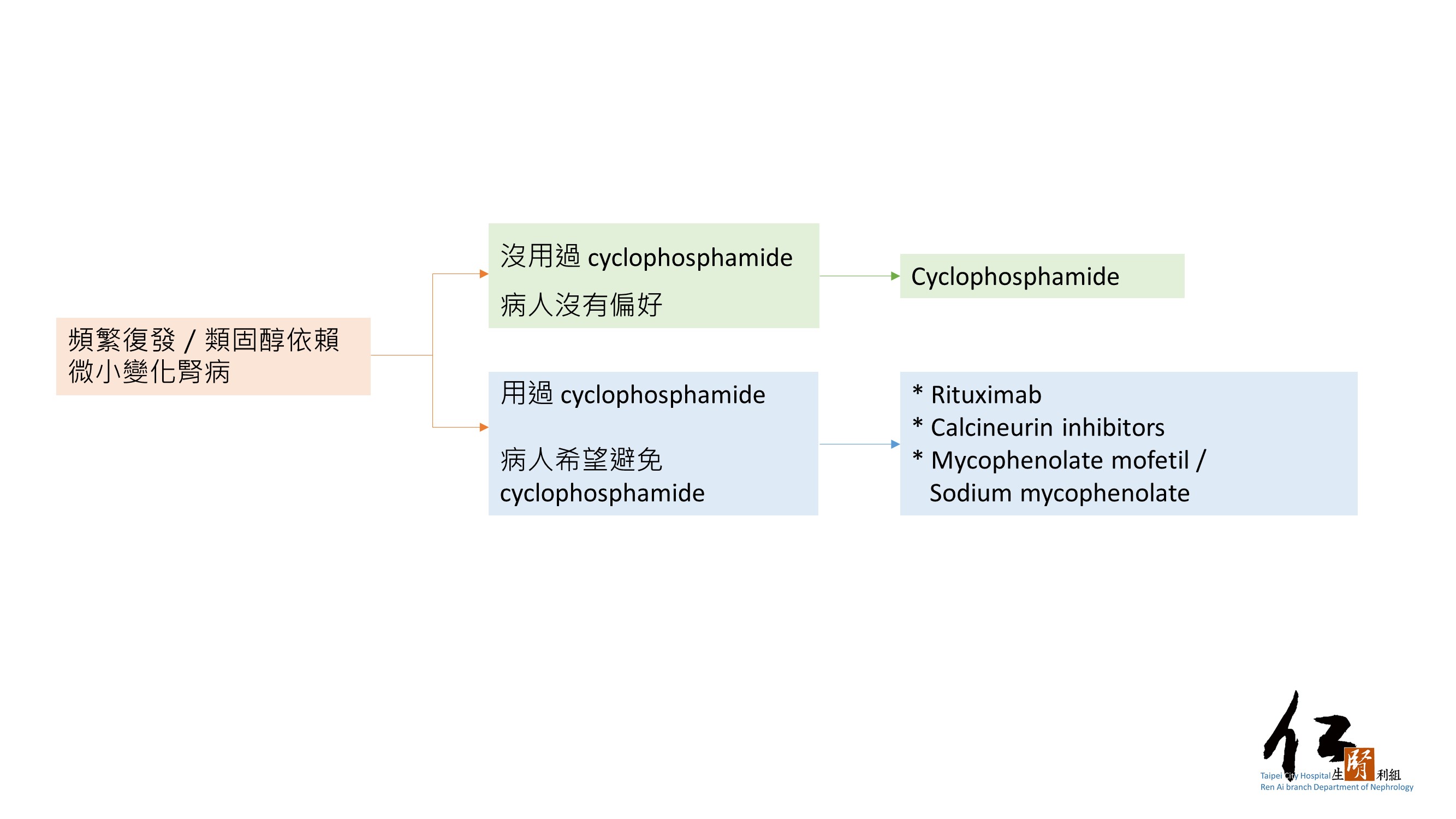
治療要點 5.3.1.1:成人患者頻繁復發/類固醇依賴(frequently relapsing ( FR)/steroid-dependent (SD)MCD的治療流程(Figure 47)
Figure 47:成人FR/SD MCD的治療
治療要點 5.3.1.2:以類固醇治療非頻繁性的復發(infrequent relapses)(Figure 46)
♦ 若限制用藥時間長度,非頻繁性的復發可在不引起嚴重副作用的情況下使用類固醇治療。
♦ 非頻繁性的復發的類固醇治療,其劑量與所需時間目前仍未研究徹底。
♦ 在一個研究中,病人在使用20~30mg的prednisolone治療≧7天的時間,或另外加上cyclophosphamide治療到蛋白尿回復正常範圍。此研究顯示在此類病人,或許不需要使用到 MCD 初始治療之高劑量類固醇。
♦ 隨著病程拖長以及反覆復發,累積的類固醇副作用(高血糖、骨質流失等)可能會表現出來。
♦ 在一個包含 52 位成人 MCD 患者的RCT中,在第一次 MCD 復發時使用cyclosporine(劑量:AUC 1700~2000 ng/ml )合併 prednisolone 0.8 mg/kg/d,與prednisolone 1 mg/kg/d相比,在 6 個月的追蹤其中,cyclosporine 組有較低的蛋白尿、改善的血清白蛋白,並較快到達緩解。
建議 5.3.1.1:我們建議使用cyclophosphamide、rituximab、CNIs或mycophenolic acid analogs (MPAA) 作為治療頻繁復發/類固醇依賴的MCD,而非單獨使用prednisolone或不給予治療。(1C)
♦ 本建議對在FR/SD MCD患者中避免產生長期使用類固醇的副作用比較重視 (higher value)。此建議對於cyclophosphamide、rituximab、CNIs、mycophenolic acid analogs (MPAA) 具有效果(efficacy)的低品質證據,及這些替代藥物較類固醇貴的事實,較不在意 (lower value)。
♦ 治療FR/SD MCD的選擇應由病人偏好、藥物副作用、藥物價格,及可得性等來做決定,因為目前沒有足夠證據證明其中一類藥物優先於另一類。
重要資訊
益處與損害之平衡
♦ 因為 MCD 對類固醇有反應(steroid-sensitive),其他免疫抑制藥物也被期待對這群病人有效果。
* 研究報告 CNIs (cyclosporine、tacrolimus)、cyclophosphamide、rituximab、MPAA (MMF、SMP )皆對FR/SD MCD有療效。
臨床益處
♦ 觀察型研究和小型的RCTs顯示這4類的藥物都能在成人FR/SD MCD患者中降低復發並促成緩解。維持緩解的效力達70~90%。
♦ 這些藥物通常在類固醇治療達到緩解後開始使用。使用過維持劑量類固醇的病人,因可能產生腎上腺抑制(adrenal suppression),故類固醇可能無法完全停止。
Cyclophosphamide
♦ 若FR/SD MCD病人在使用類固醇治療時產生副作用,傳統上會使用cyclophosphamide作為第二線藥物。
♦ 這個處置是類推自孩童的臨床試驗研究,因為在成人僅有觀察型研究相對資料不足,及只有一個比較tacrolimus和cyclophosphamide的RCT。
♦ 雖然風險小,在生育齡年病人使用cyclophosphamide時應告知不孕的可能。
♦ 單一療程的口服cyclophosphamide能在大部分的FR/SD病人身上達到緩解。
♦ 應避免長時間(超過12週)或重複使用cyclophosphamide,以避免藥物的累積毒性。
♦ Cyclophosphamide較CNI類藥物有較可靠的的緩解率。相較於8週療程,12週的cyclophosphamide治療能在SD MCD患者身上達到更可靠(durable )的緩解(durable )。
Rituximab
♦ 觀察型研究發現rituximab對於FR/SD MCD有療效,無論患者在類固醇外有否使用其他維持性的免疫抑制劑。
♦ 整體來說,rituximab可達成65~100%的緩解率,並可減少復發次數及減少免疫抑制藥物的使用。
♦ 不過,目前對於使用rituximab治療的經驗仍有限,在此類病人長期的療效/風險也不清楚。
Calcineurin inhibitors
♦ 在觀察型研究及一篇 RCT 中,CNIs 在 FR/SD MCD 病人可達到70~90%的緩解率。但復發率高,且若病人在減藥時復發,則可能需要延長治療時程。
♦ 有鑑於 calcineurin inhibitors 有較多的臨床使用經驗,當病人使用cyclophosphamide 後復發或因為擔心不孕而想要避免烷化劑(ankylating agents)時,通常會選擇使用 CNIs。
♦ 監測 CNI 藥物濃度的價值仍沒有定論。舊的研究採用體重來計算劑量,而較近期的研究則採用目標藥物濃度(target drug levels)。
MPAAs
♦ 在一些小型的非對照試驗中,MMF 和 SMP 在 FR/SD MCD 病人中可達到65~85% 的緩解率。
♦ 根據這些有限的經驗,MPAAs 在 cyclophosphamide 及 CNIs 治療後復發及rituximab無法取得時,扮演一定的角色。
不良反應事件(adverse events)
♦ 這 4 類藥物都可能增加感染風險。
♦ CNIs 有潛在腎毒性,但在 MCD 所使用的血清藥物濃度較低,此副作用則不常見。
♦ 孩童 MCD 患者的腎小管間質病變的風險因子包含:cyclosporine使用超過24個月、使用 cyclosporine 治療時出現超過30天的嚴重蛋白尿。
♦ Cyclophosphamide、MPAA、rituximab 的潛在副作用於第一章討論。FR/SD MCD 使用的 cyclophosphamide 劑量,當僅使用一個療程時,一般病人都可容忍。
證據品質
♦ 在 FR/SD 腎病症候群的成人 MCD 患者中,目前仍無使用 cyclophosphamide 及rituximab 的 RCTs 研究。
♦ 有一些 RCTs 檢視了併有腎病症候群的成人 MCD 患者中,CNIs 與單獨使用類固醇的療效比較。這些 RCTs 的證據品質較低,因為研究的數量及受試者人數少,導致研究的限制與不精確,使得研究偏差令人擔心。這些RCTs並沒有報告重要的臨床終點(outcomes)、總死亡率(all-cause mortality)或腎衰竭情況。
價值與偏好
♦ 工作小組認為對病患來說減少類固醇暴露(exposure) 的潛在好處是重要的。
♦ 然而,這四種藥物各有其代價 (trade off) ,CNIs和MPAAs需要每天使用兩次且CNIs需要常抽血測定濃度與監測副作用。
♦ 雖然cyclophosphamide相較於其他 3 類藥物有較低機率的副作用以及較為便宜,但生育年齡患者可能因為顧慮不孕風險而選擇避免使用cyclophosphamide。有的病人會因為只需使用一劑作為引導治療,因而選用rituximab。
資源消耗與成本
♦ 這個段落討論的藥物都比類固醇貴,尤其是rituximab。
♦ 持續監測CNIs血中濃度也會增加費用。Cyclophosphamide較其他三種藥物便宜,容易取得,且除了監測週邊血球計數(peripheral blood counts)外不需要其他檢查。
♦ MPAAs不需抽血監測也容易使用,但價格可能會限制其廣泛應用。
♦ Rituximab是這幾種藥物中最貴的,但隨著新的生物相似物(biosimilar agents)的研發問世其價格也在下降。
實行上的考量
♦ 這些二線藥物在治療反應上,性別和種族間並無已知差異。
♦ 使用cyclophosphamide 可能會導致不孕。MPAAs、cyclophosphamide 和rituximab 於懷孕患為禁忌症。 CNIs 被美國 FDA 認定為 C 級懷孕藥物。
♦ 病患在使用 cyclophosphamide 或 rituximab 前應檢測 B 肝情況。
♦ 一般來說,FR 病人在復發時會先以類固醇治療到緩解,再接著使用二線藥物。開始使用二線藥物後,類固醇會在 2~4 週內慢慢調降劑量。
♦ 3~6個月後,若病人仍須依賴使用類固醇,則會停用選用的二線藥物,並考慮使用另一種藥物。
♦ 若在治療時產生復發,增加劑量或恢復使用類固醇如同第一次M CD 發病,再按照反應於 2~4 週內調降劑量。
♦ 建議用於治療成人 MCD 的藥物列在 Figure 45。
思考邏輯
♦ 工作小組認為這個建議的強度為高,因為在FR/SD MCD患者使用類固醇會有不良事件,且低品質的證據顯示這 4種藥物都能有效降低復發率。
♦ 工作小組認為這些藥物的好處大於潛在的不良事件。大部分經充分告知的病人都會選擇為了減少或避免副作用而減量或停用類固醇。不過,目前仍不確定誰是最適合的二線藥物。
♦ 決定使用的藥物前需要與病人共同討論的事情包括:藥物相對效力、不良反應、治療時間長度、各項藥物所需花費。
研究建議(research recommendations)
♦ 雖然類固醇治療通常有效,但一部份的病人對類固醇沒有反應,且會需要二線藥物治療。
♦ 確認 (identify) 哪個病人對類固醇治療可能會有效/無效的研究,包括使用生物標記(biomarkers)和基因體(genomics),有機會帶來更精確、合理的治療方式。
♦ 關於成人 MCD 患者長期使用類固醇的併發症(morbidity)、類固醇治療的最佳期間(短VS. 長時間),以用類固醇減用/無類固醇療法的效用
♦ 用 RCTs 研究在 SD/FR MCD 患者中使用 rituximab、CNI、cyclophosphamide及MPA A的最佳劑量和療程。
♦ 探索 Levamisole 在成人 MCD 扮演的角色。

